
Рефераты по рекламе
Рефераты по физике
Рефераты по философии
Рефераты по финансам
Рефераты по химии
Рефераты по хозяйственному праву
Рефераты по цифровым устройствам
Рефераты по экологическому праву
Рефераты по экономико-математическому моделированию
Рефераты по экономической географии
Рефераты по экономической теории
Рефераты по этике
Рефераты по юриспруденции
Рефераты по языковедению
Рефераты по юридическим наукам
Рефераты по истории
Рефераты по компьютерным наукам
Рефераты по медицинским наукам
Рефераты по финансовым наукам
Рефераты по управленческим наукам
Психология и педагогика
Промышленность производство
Биология и химия
Языкознание филология
Издательское дело и полиграфия
Рефераты по краеведению и этнографии
Рефераты по религии и мифологии
Рефераты по медицине
Рефераты по сексологии
Рефераты по информатике программированию
Краткое содержание произведений
Реферат: Заболевания дыхательной системы. заболевания сердечно-сосудистой системы
Реферат: Заболевания дыхательной системы. заболевания сердечно-сосудистой системы
Министерство образования Российской Федерации
Тверской государственный университет
РЕФЕРАТ
ЗАБОЛЕВАНИЯ ДЫХАТЕЛЬНОЙ СИСТЕМЫ.
ЗАБОЛЕВАНИЯ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ
Подготовил
студент 2 курса
Муравьев Сергей
Тверь 2001
ГЛАВНЕЙШИЕ ЗАБОЛЕВАНИЯ ОРГАНОВ ДЫХАНИЯ
СИМПТОМЫ ЗАБОЛЕВАНИЙ ОРГАНОВ ДЫХАНИЯ
Кашель (tussis) —один из главных признаков заболеваний органов дыхания. Он вызывается попаданием в дыхательные пути слизи, мокроты, пыли и других веществ, которые раздражают слизистую оболочку и рефлекторно возбуждают кашлевой центр, расположенный в шловном мозгу рядом с дыхательным центром. Кашлю предшествует глубокий вдох, а вслед за ним и толчкообразный выдох, обусловленный сокращением брюшных и бронхиальных мышц. После глубокого вдоха голосовая щель замыкается, это влечет повышение внутригрудного давления, открытие щели и выталкивание вместе с воздухом мокроты через рот, так как носовая полость в это время закрывается мягким небом. Кашель может быть и сухим, если он вызван набуханием слизистой оболочки дыхательных путей. Сухой кашель наблюдается при плевритах, бронхитах, в начале воспалительного процесса в легких. Продолжительность и характер кашля зависят от вызвавшего их заболевания. Интенсивный кашель вызывает боли в груди, диафрагме, бессонницу. Грубый «лающий» характер кашля встречается при коклюше, сиплый кашель — при воспалении голосовых связок (ларингит), звучный — при гнойных процессах ib легких с образованием полостей.
Одышка (dyspnöe). В норме количество дыханий колеблется в пределах 16—20 в минуту; оно бывает равномерным, притом вдох в два раза короче выдоха. Учащение количества дыхания с ощущением недостатка воздуха называется одышкой; оно вызывается раздражением дыхательного центра головного мозга и наблюдается при нервных и физических напряжениях. В последнем случае дыхательный центр перевозбуждается повышенной затратой организмом кислорода и избыточным накоплением в крови углекислоты, т. е. нарушением нормального газообмена в крови. Одышка как важнейший признак нарушения газообмена наблюдается при заболеваниях сердца и органов дыхания. Она бывает: а) вдыхательная (инепираторная), б) выдыхательная (экспираторная) и в) смешанная.
Вдыхательная одышка обычно наблюдается при наличии в дыхательных путях инородных тел, опухолей, дифтеритных пленок, увеличении щитовидной железы. При этой одышке вдох затруднен, воздух проходит через суженное место с шумом, свистом и слышен на расстоянии. Дыхательные центры напряжены, а межреберья втянуты.
Выдыхательная одышка встречается при сужении и спазме мелких бронхов, расширении легких (бронхиальной астме, эмфиземе). Этот вид одышки характеризуется глубоким продолжительным и замедленным выдохом с участием вспомогательных дыхательных мышц.
Смешанная форма одышки, т. е. одновременное затруднение, как вдоха, так и выдоха, наблюдается при уменьшении дыхательной поверхности легких, вызванной туберкулезом, острой и хронической пневмонией, при эмфиземе легких и др.
Удушье (asthma). Это резко выраженная, приступообразно наступающая одышка. Она наблюдается при заболеваниях легких (бронхиальная астма) и сердца (сердечная астма).
Нарушение ритма дыхания. В норме дыхание ритмично, паузы между вдохами равномерны. Нарушение ритма наблюдается при ряде заболеваний головного мозга, сердца, почек. Существуют следующие атипичные формы дыхания — периодическое, или чейн-стоксово, биотовское и куссмаулевское. Периодическая форма дыхания характеризуется длительными, достигающими полминуты, паузами, после чего дыхание по-степенно углубляется и вновь становится поверхностным, а затем опять наступает длительная пауза. При биотовской форме ритмические глубокие дыхательные движения чередуются с длительными паузами. Иногда дыхание становится шумным, т. е. после продолжительного и глубокого вдоха следует короткий выдох и продолжительная пауза — этот тип дыхания называется куссмаулевским и возникает при раздражении дыхательного центра головного мозга скопившимися в крови кислотами (ацидоз) (наблюдается при сахарном диабете, уремии).
Боль в боку, в груди бывает острой, тупой, колющей, ограниченной или распространенной, связанной с актом дыхания или возникающей самостоятельно. Внезапно наступившие боли чаще встречаются при самопроизвольном пневмотораксе (проникновении воздуха в плевральную полость). Боль, возникающая при ощупывании мышц, костей, по ходу нервов, свидетельствует о заболевании мышц, костей, нервов (миозиты, невралгии и т. д.). Боль при плевритах чаще бывает точечной или на ограниченном участке и усиливается при глубоком вдохе.
Мокрота (sputum). Появление кашля с мокротой всегда говорит о заболевании легких. Тщательное исследование мокроты приобретает важное диагностическое значение. Мокроту следует собирать за сутки в чистую посуду, измерять ее, прикрывать крышкой и хранить в прохладном помещении. Свежая мокрота не имеет запаха, лишь при гангрене легкого она зловонная. Мокрота бывает слизистой, слизисто-гнойной и гнойной. Гнойная мокрота мутна, желтого или зеленовато-желтого цвета. Ржавая мокрота характерна для крупозной пневмонии, коричневая— для гангрены легкого, черная — для пневмокониозов (угольная пыль). Определяют и слоистость мокроты при ее стоянии: двухслойная мокрота наблюдается при гангрене легкого, трехслойная—при абсцессе легкого, при этом рыхлый нижний слой состоит из продуктов распада (детрит) и лейкоцитов, средний — из серозной жидкости, а верхний — из слизи, клочьями свисающей ib средний слой. При макроскопическом исследовании (мокроту разливают в чашки Петри и ставят ее на черную бумагу) можно обнаружить пробки Дитриха (при гангрене легкого и бронхоэктазах), спирали Куршмана — извитые нити (при бронхиальной астме), пузырьки эхинококка (эхинококкоз легкого) и др.
Микроскопическое исследование как свежей неокрашенной, так и окрашенной мокроты обнаруживает туберкулезные микобактерии, спирали Куршмана и кристаллы Шарко—Лейдена, эритроциты, лейкоциты и др. После специальной обработки мокроты можно обнаружить и эластические волокна, наблюдаемые при абсцессе, туберкулезе легких, из-за распада легочной ткани.
Кровохарканье (haemoptoë). Различают кровохарканье и кровотечение. При кровохарканье кровь выделяется отдельными плевками или примешивается к мокроте. О кровотечении из легких говорят в тех случаях, когда выделяется значительное количество алой крови. Как кровохарканье, так и кровотечение возникают в результате разрыва сосудов легких или сосудов смежных с легкими органов, если кровь прорывается в бронхи. Кровохарканье и кровотечение наблюдаются при туберкулезе легких, новообразовании, гангрене, абсцессе легкого, травмах грудной клетки, митральном пороке сердца, инфаркте легкого и др.
ОСМОТР ГРУДНОЙ КЛЕТКИ
Производят при боковом освещении. Обращают внимание на окраску грудной клетки (бледность, синюшность), развитие кожных сосудов на груди, что иногда наблюдается при сдавлении крупных сосудовопухолью или увеличенными лимфатическими узлами. Определяют тип грудной клетки, симметричность обеих ее половин. Различают нормальную, паралитическую, эмфизематозную, рахитическую грудную клетку.
Паралитическая (астеническая) грудная клетка плоская, узкая и длинная. Наблюдается у больных с туберкулезом легких, при рубцовых процессах в плевре, вызывающих спадение и уменьшение объема легких.
Эмфизематозная грудная клетка коротка, расширена во всех направлениях, бочкообразна. Наблюдается при остром и хроническом расширении легких.
Рахитическая, или куриная, грудная «летка характеризуется резким выпячиванием грудины вперед, четкообразными утолщениями в местах соединения хрящевой и костной части ребер. Наблюдается при нарушении формирования скелета в детстве, при рахите.
При внешнем осмотре выявляются имеющиеся отклонения со стороны .позвоночника — искривление вперед (лордоз), назад (кифоз), в бок (сколиоз) или комбинация этих отклонений (кифосколиоз). Искривление позвоночника возникает как следствие туберкулеза позвоночника, рахита и т. д. Обращают внимание и на форму пальцев — утолщение концевых фаланг пальцев напоминает барабанные палочки, поэтому этот симптом называется симптомом «барабанных палочек». В ряде случаев наблюдается изменение формы ногтей, которые напоминают часовые стекла, отсюда возникло название симптома «часовых стекол». Симптомы «барабанных палочек» и «часовых стекол» наблюдаются при нагноительных процессах в легких, а также при заболеваниях сердца.
Ощупывание грудной клетки, т.е. сдавление ее руками толчкообразными движениями полусогнутыми пальцами, не имеет большого практического значения, если не считаться с поражениями ребер, грудины, межреберных мышц. Ощупывание может содействовать распознаванию воспаления легких с помощью определения голосового дрожания (fremitus pectoralis, s. vocalis). С этой целью прикладывают ладони на симметричных местах грудной клетки и при произношении слов, богатых гласными буквами (р), возникает ощущение дрожания. Оно бывает усиленным при крупозной пневмонии, так как уплотненная легочная ткань усиливает проведение звука и, наоборот, при накоплении жидкости в плевральной полости, закупорке приводящего бронха голосовое дрожание заметно ослабевает, поскольку при этом звукопроводимость значительно уменьшается.
Выстукивание (перкуссия легких). Выстукиванием легкие отграничиваются от соседних безвоздушных органов. Это достигается благодаря тому, что при перкуссии безвоздушных органов и тканей возникает тупой, бедренный звук, такой же, как при выстукивании бедра. Перкуссия печени, селезенки также вызывает тупой звук, но с оттенком тимпанита, так как здесь примешиваются колебания воздуха легких и брюшной полости. При перкуссии легких возникает громкий звук, а при перкуссии соседних органов, за исключением желудка и кишок, — тупой звук. Посредственную перкуссию проводят согнутым III пальцем правой руки по II фаланге III пальца левой руки. Удары коротки, наносятся перпендикулярно подлежащему пальцу свободным движением одной только кисти. Для посредственной перкуссии вместо пальца можно пользоваться плессиметром (от греч. plesso — ударяю, metrion — мера). Плессиметр прикладывают плотно к перкутируемому участку и по нему наносят удары молоточком. Перкуторный звук может быть громким или ясным, тихим или тупым, а по высоте высоким или низким, по оттенку— тимпаническим. Ясный звук возникает при перкуссии грудной клетки, содержащей воздух, тихий звук — при перкуссии безвоздушныхорганов и тканей (сердце, печень, селезенка, мышцы). Встречается и притупленный звук, если количество воздуха в перкутируемом участке уменьшено или вовсе отсутствует, что можно наблюдать при воспалении легких, опухолях, экссудативном плеврите (из-за скопления жидкости между грудной клеткой и легкими). Различают и тимпанический звук, который напоминает звук тимпана (бубна) и наблюдается при выстукивании гладкостенных полых органов, наполненных воздухом. Этот звук можно воспроизвести при перкуссии над полостью рта, гортани, трахеи, желудка, кишок. В легких тимпанический звук наблюдается при наличии каверн, открытого пневмоторакса.
Перкуссия бывает топографической и сравнительной. Топографическая перкуссия применяется для определения формы и величины перкутируемых органов, а также для отграничения их от соседних участков. Данный вид перкуссии имеет важное значение для определения границ легкого.
Определение границ легкого проводится по плану: сначала определяют границы верхушек, идя снизу вверх от ясного звука к тупому. Затем определяют нижние границы, ставя палец или плессиметр параллельно искомой границе вдоль ребер. Последовательно определяют сначала границы правого, потом и левого легкого, для чего перкутируют межреберные пространства сверху вниз по окологрудинной, срединно-ключичной, подмышечной, лопаточной и околопозвоночной линиям.
Нижними границами легких с обеих сторон считаются места перехода ясного легочного звука в тупой. В норме границы легкого проходят по окологрудинной и срединно-ключичной линиям по VI ребру (для левого легкого окологрудинная граница — IV ребро), по передней подмышечной линии — нижний край VII ребра, по средней подмышечной — на VIII ребре, по задней подмышечной — на верхнем крае IX ребра и околопозвоночной — у остистого отростка XI грудного позвонка. Нижняя граница приподнимается при повышении внутрибрюшного давления, асците, метеоризме, увеличении печени и др., опускается при эмфиземе легких, резком опущении внутренностей.
Определение активной подвижности легких достигается установлением нижних границ легких во время максимального вдоха и наибольшего выдоха. С этой целью сначала определяют нижнюю границу при спокойном дыхании, затем при глубоком вдохе с задержкой дыхания. В последующем границы вновь определяют при наибольшем выдохе. В норме активная подвижность легких составляет 3—4 ом по всем линиям, кроме средней подмышечной, так как здесь имеются дополнительные плевральные (пространства. Ограничение активной подвижности легких наблюдается при полном сращении плевральных листков, экссудативном плеврите, пневмотораксе.
Сравнительная перкуссия проводится для сравнения перкуторного звука симметрично расположенных участков грудной клетки при равномерных по силе ударах и при вертикальном положении больного. Сначала сравнивают перкуторный звук на верхушках, затем в межлопаточном пространстве, под лопаткой и с обеих сторон по передней поверхности грудной клетки. Изменение перкуторного звука в одной из половин симметрично перкутируемых участков свидетельствует о наличии патологического процесса.
Выслушивание (аускультация легких). Для выслушивания легких пользуются: 1) деревянной трубкой — стетоскопом (stethos — грудь и scopeo — смотрю); 2) гибким стетоскопом Филатова, состоящим из твердой трубки с раструбом, который прикладывают к выслушиваемому участку, и соединенных с нею резиновых трубок с ушными оливами,вставляющимися в ушную раковину; 3) фонендоскопом, снабженным камерой для усиления звука.
Правила для выслушивания. Выслушивают обнаженное тело во избежание примешивания звуков от трения одежды, при наличии волос на теле их сбривают или смачивают водой. Аускультация бывает непосредственной и посредственной. При непосредственной аускультации ухо прикладывают к соответствующей области, что весьма негигиенично. Посредственная аускультация заключается в выслушивании стетоскопом или фонендоскопом.
Дыхательные шумы. При аускультации здоровых легких выслушивается мягкий дыхательный шум, напоминающий звук «ф», который возникает при произношении этой буквы и втяжении этой буквы в себя. Нормальный дыхательный шум возникает в альвеолах в результате колебаний их эластических волокон, при поступлении в них воздуха и перехода альвеол из спавшегося состояния в напряженное. Поэтому такой шум называется везикулярным от лат. vesicula — пузырек). Ослабление или исчезновение везикулярного дыхания наблюдается при поверхностном дыхании, сужении просвета бронхов, гортани, трахеи, накоплении жидкости или воздуха в плевральной полости. Дыхательные шумы усиливаются при лихорадочном состоянии из-за учащения дыхательных движений.
Изменение выдоха. Во время выдоха ничего не слышно или слышен лишь короткий шум и то лишь вначале. Удлинение шума возникает при затрудненном оттоке воздуха из легких при сужениях бронхов и бронхиол, воспалительных процессах в легких. Жесткое дыхание, т.е. грубое дыхание как во время вдоха, так и во -время выдоха, который при этом удлинен, наблюдается при бронхитах. Бронхиальное дыхание в норме выслушивается над гортанью, трахеей. Оно может быть воспроизведено произношением буквы «х» при условиях выдыхания воздуха с приподнятым кончиком языка. Бронхиальное дыхание возникает при наличии в легких уплотнений, полостей, сообщающихся с бронхами. Возникновение бронхиального дыхания объясняется тем, что при уплотнениях и полостях в легких везикулярное дыхание на этих местах исчезает, а выслушивается дыхательный шум гортани, трахеи, крупных бронхов, усиленный повышенной звукопроводимостью уплотненной легочной ткани. Амфорическое дыхание (от греч. amphora — кувшин) — разновидность бронхиального дыхания, оно называется амфорическим, так как его можно воспроизвести, если дуть в пустой кувшин, бутыль; возникает при больших полостях в легких (туберкулез, абсцесс), если они расположены недалеко от поверхности грудной клетки и соединены с бронхом или окружены уплотненной легочной тканью.
Хрипы (ronchi) бывают сухими и влажными, сухие — свистящими, жужжащими. Сухие хрипы возникают при воспалительных процессах в бронхах и легких и вызываются накоплением в просвете бронхов слизи, крови, отечной жидкости, которые при прохождении воздуха звучат, как струна. Высокие дискантные хрипы возникают в мелких бронхах, а низкие— жужжащие басовые — в более крупных. Сухие хрипы выслушиваются во время вдоха, а также выдоха, они могут иметь разлитой (бронхит, спазм бронхов) или ограниченный (очаговый туберкулез, опухоль) характер. Сухие хрипы иногда бывают настолько громкими, что выслушиваются на расстоянии и ощущаются приложенной к груди ладонью.
Влажные хрипы возникают в бронхах при прохождении воздуха через воспалительный выпот и слышны в обеих фазах дыхания. Их можно воспроизвести при выдувании воздуха через стеклянную палочку в стакан с водой. Влажные хрипы бывают мелко-, средне- и крупнопузырчатыми Мелкопузырчатые возникают в мелких бронхах (при пневмонии, туберкулезе, инфаркте легкого), среднепузырчатые — в средних и крупнопузырчатые — в крупных бронхах и полостях Пузырчатые хрипы бывают звонкими, если бронх окружен плотной тканью, усиливающей передачу звука; незвонкие хрипы наблюдаются в случаях, когда бронх, где возникают хрипы, окружен воздушной тканью.
Крепитация возникает вследствие разлипания склеившихся воспалительным экссудатом стенок альвеол при прохождении струи воздуха во время вдоха. Она наблюдается при воспалительных процессах в легких, инфаркте легкого, иногда в нижних долях у ослабленных и долго лежащих больных при первых вдохах. Крепитация отличается от мелкопузырчатых влажных хрипов тем, что последние слышны в обеих фазах дыхания, а крепитация—только при вдохе. Кроме того, влажные хрипы меняют свой характер при кашле, а крепитация отличается постоянством
Шум трения плевры. При выслушивании легких скольжение плевральных листков обычно не воспринимается ухом, однако при воспалительных процессах в плевре возникает шум трения плевры, который иногда напоминает хруст снега под сапогом или трение свежей кожи под пальцами. Шум трения хорошо слышен в подмышечной впадине и в нижнебоковых частях грудной клетки. Резкий шум можно ощущать ладонями, приложенными к груди. Шум трения слышен в обеих фазах дыхания, усиливается при надавливании стетоскопом и при глубоком вдохе.
КРУПОЗНАЯ ПНЕВМОНИЯ
Крупозная пневмония (pneumonia crouposa) — острое инфекционное заболевание Процесс захватывает целую долю и плевру, соответствующую пораженному участку легкого. Поэтому крупозная пневмония иначе называется долевой (лобарной) пневмонией, а также плевропневмонией. Чаще болеют мужчины, преимущественно осенью и весной
Этиология и патогенез. Возбудителями являются различные бактерии, чаще стрептококки, стафилококки, пневмококки, кишечная палочка и др. Заболеванию предшествуют физические перенапряжения, снижение сопротивляемости организма, вызванные различными факторами, в том числе опьянением и др. Анатомические изменения последовательно проходят следующие стадии: а) гиперемию, б) красного опеченения, в) серого опеченения и г) разрешения В первой стадии происходит накопление жидкого серозного экссудата в альвеолах, во второй стадии альвеолы заполняются эритроцитами и фибрином, который свертывается и превращает пораженную долю легкого в плотную печеночной консистенции ткань красного цвета, почему эта стадия называется стадией «красного опеченения» В третьей стадии в альвеолы проникают лейкоциты, которые придают воспалительному очагу серый цвет, отсюда возникло название «серое опеченение». В четвертой стадии происходит разрешение процесса — экссудат рассасывается, а частично отхаркивается Сроки, в течение которых происходит последовательная смена стадий, весьма индивидуальны, особенно в связи с новыми методами лечения антибиотиками и химиопрепаратами. Однако весь процесс в целом заканчивается в течение 10—12 дней.
Симптоматология. Заболевание чаще начинается потрясающим ознобом, сменяющимся жаром и повышением температуры до 39—40°. Больные жалуются на сильную головную боль, сухой кашель, боль в боку. На вторые сутки заболевания .появляется ржавая мокрота и высыпание на губах и крыльях носа (herpes labialis et nasalis). Вид больных весьма характерен: одутловатое лицо, блестящие глаза, румянец на щеке, соответствующей больной стороне, кожа сухая и горячая, дыхание частое (до 30—40 в минуту) и поверхностное, сон тревожный, иногда больные бредят.
При перкуссии в первой стадии в области пневмонического очага перкуторный звук притуплен, имеет тимпанический оттенок, а при аускультации наблюдается крепитация (crepitatio indux). В стадиях красного и серого опеченения при перкуссии определяется тупой звук над больным участком и там же выслушивается бронхиальное дыхание. В .период разрешения перкуторный звук вновь становится притупленным с тимпаническим оттенком и вновь выслушивается крепитация (crepitatio redux) на вдохе.
Наблюдаются изменения сердца и сосудистой системы. При резком ослаблении сердца пульс учащается, становится неполным — мягким, иногда аритмичным, появляются отеки на периферии, увеличивается печень, а шейные вены набухают. При токсическом поражении сосудо-двигательного центра развивается коллапс — учащается пульс, снижается артериальное давление, тело покрывается мертвенной бледностью, а температура падает ниже нормы. Иногда появляются рвота, снижение аппетита, запоры, вздутие живота. Крупозная пневмония почти всегда вызывает резкие изменения в центральной нервной системе. Нередко больные жалуются на головные боли, раздражительность, бессонницу, иногда они бредят, пытаются уйти, выпрыгнуть из окна, встать с кровати, буйствуют. Бредовые явления особенно часто наблюдаются у лиц, злоупотребляющих спиртными напитками.
Для распознавания крупозной пневмонии имеет значение состояние крови. Наблюдается нейтрофильный лейкоцитоз со сдвигом влево. Количество лейкоцитов достигает 15000—20000 в 1 мм3, нейтрофилы составляют до 80—90% всех лейкоцитов, РОЭ (реакция оседания эритроцитов! ускоряется и держится еще 10—15 дней после стойкого падения температуры. Со стороны органов мочеотделения отмечается уменьшение количества мочи, появление в моче белка, эритроцитов, увеличение количества азотистых веществ (мочевина, мочевая кислота) из-за усиленного клеточного распада и резкое уменьшение поваренной соли, которая задерживается в альвеолах и тканях.
Рентгенологическое исследование выявляет затемнение, которое исчезает по выздоровлении.
Атипические формы крупозной пневмонии наблюдаются у ослабленных лиц. У них процесс протекает весьма тяжело, несмотря на небольшое повышение температуры. Иногда пневмония заканчивается в 2—3 дня (так называемые оборванные формы), вместе с тем встречаются и такие формы, когда заболевание приобретает затяжной характер и (процесс переходит с одной доли на другую, с одного легкого на другое— блуждающая пневмония. Крупозная пневмония может сопровождаться осложнениями — нагноением легких, плевритом, перикардитом и перитонитом.
Вирусная пневмония развивается в период эпидемии. Инкубационный период равен 1—2 неделям, начало заболевания постепенное, температура не превышает 39° и через 3—5 дней падает литически. Больные жалуются на чувство разбитости, головные боли, сухой кашель и-боль в груди. Иногда в легких можно отметить притупление перкуторного звука с тимпаническим оттенком и мелкопузырчатые хрипы на высоте вдоха, а рентгенологически — гомогенную тень. Со стороны крови наблюдается лейкопения, нетрофилез со сдвигом влево, моноцитоз. Заболевание иногда заканчивается в течение 1—3 дней, в редких случаях— в более поздние сроки.
Аспирационная пневмония развивается у лиц, находящихся в бессознательном состоянии при черепно-лицевых ранениях, диабетической-коме, азотемической уремии, отравлении, опьянении и др. В этих случаях частицы пищи, жидкость, слизь, инородные тела не выбрасываются-кашлевым толчком из-за понижения рефлекторной возбудимости слизистой оболочки бронхов. Они проникают в дыхательные пути, закупоривают бронхи и вызывают спадение (ателектаз) легкого, а затем и пневмонию в спавшем участке. Особенно опасны аспирационные пневмонии, возникшие при попадании в дыхательные пути инфицированного материала, из-за возможного гнилостного распада легкого.
Застойная пневмония. Наблюдается у лиц с заболеваниями сердца и у больных, длительное время прикованных к постели. При данной форме пневмонии отмечаются очаги притупления в нижних долях легких, бронхиальное дыхание и крепитация.
Профилактика и лечение. Больных помещают в светлую и хорошо проветриваемую комнату. Палаты должны быть светлыми и выходить на солнечную сторону, головной конец кровати несколько приподнят, чтобы облегчить дыхание больного. В помещении должна соблюдаться тишина. Больной должен получать в сутки не менее 1500—2000 мл жидкости. Пища должна быть жидкой или полужидкой, удобоваримой и высоко калорийной (сухари, молоко, простокваша, желе, кисели, сливки, яйца всмятку, фруктовые соки, каши, куриные котлеты и т. д.). Необходимо протирать язык и слизистую оболочку полости рта тампоном, смоченным перекисью водорода. Герпетиформные пузыри следует смазывать цинковой мазью или метиленовой синью. При запорах ставят очистительную клизму, при вздутии кишечника газоотводную трубку. Больным, находящимся в возбужденном состоянии, при резкой головной боли следует обтирать тело влажной губкой, а при затемненном сознании класть лед на голову. В таких случаях требуется постоянное наблюдение медицинского персонала (отдельный пост).
Из медикаментов назначают сульфаниламиды (норсульфазол, сульфадимезин) по схеме: первый день 7 г — по 1 г через 4 часа, второй день 6 г, третий, четвертый и пятый день 4 г в сутки. Всего на курс лечения 25 г. Во избежание образования сульфаниламидных камней в почках следует запивать лекарство боржоми или содовой водой. Из антибиотиков назначают пенициллин по 800 000 ЕД в сутки, стрептомицин, тетрациклин и т. д. При кашле назначают кодеин, горчичники и банки на грудную клетку. При ослаблении сердечной деятельности дают камфару, кофеин, при коллапсе внутривенно строфантин с глюкозой, мезатон, кислород. Постельный режим соблюдается в течение всего лихорадочного периода. К работе можно приступить спустя 3—4 недели после нормализации температуры.
Профилактика пневмонии заключается в своевременном лечении заболеваний, влекущих за собой воспаление легких (корь, тифы) и в борьбе против факторов, предрасполагающих к ней (опьянение, охлаждение, переутомление). Предупреждение аспирационной и застойной пневмонии достигается правильным уходом за больными: уход за полостью рта, дыхательная гимнастика, правильный режим.
ПЛЕВРИТ (PLEURITIS)
Этиология и патогенез. Плеврит или воспаление плевральных листков, чаще всего наблюдается при туберкулезе легких, пневмониях, травмах грудной клетки, ревматизме, заболеваниях органов средостения в случае перехода процесса на плевру. Плеврит бывает сухим и экссудативным. При экссудативном плеврите в плевральной полости скапливается воспалительная жидкость серозного, геморрагического, гнойного и гнилостного характера. При плевритах могут образоваться спайки между плевральными листками, иногда между плеврой и диафрагмой. Скопившаяся в плевральной полости жидкость бывает воспалительной (экссудат) и невоспалительной (транссудат). В последнем содержание белка не превышает 2,5%, удельный вес не выше 1,015, осадок весьма скуден и не содержит эритроцитов, лейкоцитов, в то время как удельный вес экссудата достигает 1,020, а белок — 3% и больше.
Симптоматология. Сухой плеврит характеризуется появлением ограниченной боли в грудной клетке, которая усиливается при глубоком вдохе, сухим кашлем и субфебрильной температурой. Наблюдается отставание дыхания и ограничение подвижности легких на больной стороне, шум трения плевры, чаще по средней подмышечной линии. Сухой плеврит может закончиться в течение нескольких дней, однако наблюдаются случаи с более продолжительным течением, что особенно характерно для туберкулеза легких и лимфатических узлов.
Экссудативный плеврит. В начале заболевания признаки те же, что и при сухом плеврите. В последующем по мере накопления жидкости « плевральной полости разобщаются плевральные листки и боль исчезает. Вместе с тем появляются новые симптомы — высокая лихорадка, «ухой кашель со скудной мокротой, дыхание становится частым и поверхностным, развиваются признаки сердечной недостаточности, если экссудат значителен. Заметно выпячивание больной стороны грудной клетки и ее отставание при дыхании. Межреберные пространства сглажены. При перкуссии отмечается притупление перкуторного звука, при выслушивании дыхательный шум отсутствует на больной стороне, брон-хофония и голосовое дрожание над выпотом, где расположено сжатое экссудатом легкое, усилены.
При рентгенологическом исследовании имеется тень различных размеров в зависимости от величины выпота. При значительных выпотах наблюдается смещение органов средостения. В целях уточнения диагностики прибегают к пробной плевральной пункции с помощью двадцаги-граммового шприца с иглой длиной не менее 7 см и диаметром не менее 1 мм. Пункцию производят в восьмом или девятом межреберье по задней подмышечной линии. Больного сажают на стул верхом. Руку соответственно больной стороне больной приподнимает и кладет на голову, при этом облегчается укол, так как межреберные пространства расширяются. Шприц держат в руке, как ручку, и иглу вкалывают по верхнему краю нижележащего ребра. После отсасывания 5—10 мл выпота иглу быстро вынимают из плевральной полости, а место прокола зажимают стерильной ватой, а затем кусочком марли с коллодием. Полученную жидкость направляют в лабораторию для исследования.
Течение выпотного плеврита более продолжительное, чем сухого. Обычно через 1—2 недели температура начинает снижаться, но иногда юна держится 4 недели и более (при туберкулезе). Пневмонические, ревматические плевриты заканчиваются благополучно в относительно короткие сроки. Раковые плевриты не рассасываются и исход их связан с основным заболеванием. После плевритов возникают спайки с ограничением подвижности легких с больной стороны, иногда полное зара-щение плевральной полости и западения грудной клетки.
Лечение заключается в постельном режиме, успокоении кашля кодеином, героином. Дальнейшее лечение зависит от этиологии плеврита; при туберкулезном плеврите назначают стрептомицин, фтивазид, ПАСК, при ревматическом — салицилаты по 1 г 5 раз в день. Как мочегонное применяют хлористый кальций (5% раствор по 1 столовой ложке 3 раза в день), гипотиазид, новурит, для десенсибилизации — преднизон, преднизолон по 5 мг 3 раза в день. В целях ускорения всасывания экссудата применяют кварцевое облучение, соллюкс, а для предупреждения образования спаек — дыхательную гимнастику. Огромное значение имеет и полноценное питание с обильным содержанием витаминов. При больших выпотах откачивают жидкость с помощью аппарата Потена, ноодномоментно не более 1 л. Пункцию для откачивания производят аналогично пробной пункции. Перед откачиванием для поддержания сердечной деятельности назначают камфару, кордиамин. При появлении кашля, головокружения, шума в ушах откачивание прекращают.
 Аппарат Потена (рис. 1) —
градуированный сосуд емкостью 1 л. К нему присоединены две резиновые трубки. В
одну из них вдета игла для отсасывания, а другая соединена с разряжающим
аппарат насосом, с помощью которого откачивают воздух из аппарата и закрывают
кран, имеющийся в конце разряжающей трубки.
Аппарат Потена (рис. 1) —
градуированный сосуд емкостью 1 л. К нему присоединены две резиновые трубки. В
одну из них вдета игла для отсасывания, а другая соединена с разряжающим
аппарат насосом, с помощью которого откачивают воздух из аппарата и закрывают
кран, имеющийся в конце разряжающей трубки.
Гнойный плеврит. Гнойный плеврит развивается вследствие проникновения в плевральную полость гноеродных микробов из различных гнойных очагов в организме. Гнойный плеврит развивается и при туберкулезе, при попадании микобактерий из каверны. Иногда серозный плеврит переходит в гнойный.
Симптоматология. Гнойные плевриты протекают весьма тяжело. Температура достигает 40° с последующим падением до нормальных цифр с проливным потом, что очень изнуряет больного. Данные внешнего осмотра грудной клетки, перкуссии, аускультации такие же, как и при выпотном плеврите. Однако в отличие от выпотного плеврита наблюдается гейтрофильный лейкоцитоз (до 25000—30000 в 1 мм3) со сдвигом влево, значительное ускорение РОЭ, малокровие, похудение. При этом сильно страдает и сердечно-сосудистая система. Пульс становится частым, иногда аритмичным. В редких случаях наблюдается самоизлечение, когда гной из плевральной полости вскрывается в бронх и выхаркивается в виде сливкообразной массы. Гнойные плевриты могут вызвать, амилоидоз почек с нарушением их функций.
Лечение осуществляется систематическим откачиванием гноя из плевральной полости аппаратом Потена с последующим введением в полость антибиотиков. Одновременно назначают подкожные впрыскивания-пенициллина по 1000000 ЕД и стрептомицина от 0,5 до 1 г в сутки. При отсутствии эффекта от консервативного лечения прибегают к хирургическому вмешательству.
АБСЦЕСС И ГАНГРЕНА ЛЕГКОГО
Абсцесс и гангрена легкого развиваются как исход воспалительного процесса в легких. Абсцесс — это гнойное расплавление легочной ткани с тенденцией к ограничению от здоровой части, а гангрена — гнилостное разрушение паренхимы легкого без четких границ. Этиология и патогенез. Нагноение в легких чаще всего возникает после очаговой, гриппозной, аспирационной пневмонии, бронхоэктазии, закупорки бронха коронкой зуба, фруктовой косточкой, кусочком раковой опухоли и др.
В начале процесса появляется воспалительная инфильтрация легочной ткани, которая не рассасывается, или развивается нагноение с образованием ограниченного гнойника (абсцесса), в других случаях наступает гнилостное разрушение легочной ткани. Различные исходы воспалительного процесса в основном объясняются способностью противостоять и защищаться от воздействия инфекции. При нормальной устойчивости организма инфильтрат рассасывается, в других случаях здоровая ткань легкого отграничивается от воспалительного участка, лри резком снижении устойчивости организма процесс прогрессирует, разрушая легочную паренхиму, что ведет к образованию гангрены.
Симптоматология. В течение абсцесса и гангрены различают два периода — до и после прорыва в бронх. В начале заболевания больные жалуются на боль в боку, сухой кашель, плохое самочувствие. Температура повышается до 40°, причем наблюдаются большие колебания утром и вечером, падение температуры сопровождается проливным лотом. Отмечается нейтрофильный лейкоцитоз со сдвигом влево. Перкуссия и аускультация выявляют изменения в легких лишь при значительных размерах процесса. При рентгенографическом исследовании .выявляется значительная инфильтрация легкого с очагами размягчения и увеличения лимфатических узлов у корня легкого.
Второй период характеризуется прорывом гнойника в приводящий бронх и выделением большого количества мокроты. При абсцессе мокрота при стоянии разделяется на два слоя. Нижний густой слой, сливко-образный, коричневого или зеленого цвета. Под микроскопом в осадке мокроты видно большое количество эластических волокон, лейкоцитов и др. При гангрене перед прорывом мокроты в бронх появляется характерное зловоние выделяемого воздуха. Мокрота шоколадного цвета, зловонная, при стоянии разделяется на три слоя. Осадок мокроты содержит крошковатые массы, но в нем нет эластических волокон, так как они растворяются ферментом, выделяемым гнилостным микробом.
После прорыва мокроты в бронх при абсцессе температура и лейкоцитоз нормализуются, самочувствие больных улучшается, появляется аппетит, РОЭ замедляется. После прорыва абсцесса иногда наблюдаются периоды улучшения и ухудшения самочувствия. Ухудшение вызывается закупоркой дренирующего бронха и задержкой гнойного содержимого. В целях облегчения выделения гноя из полости рекомендуют лежать на здоровом боку, при расположении гнойника в верхних долях мокрота лучше отходит при лежании на животе с опущенной вниз головой и грудной клеткой.
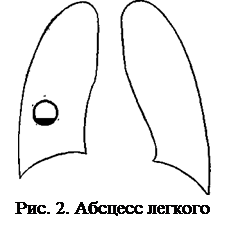
Рентгенологически после прорыва гнойника в бронх определяется овальной формы полость (рис. 2) с уровнем жидкости и газовым пузырем над ней. При гангрене вначале выявляется гомогенная инфильтрация легкого, в котором затем появляются отдельные очаги просветления без ровных контуров.
 Исходы и осложнения. Абсцесс в большинстве случаев поддается терапевтическому
лечению и в течение 4-5 недель заканчивается выздоровлением. Хуже поддается
лечению гангрена легкого. Среди осложнений можно отметить плевриты, в том
числе гнойные, кровотечения.
Исходы и осложнения. Абсцесс в большинстве случаев поддается терапевтическому
лечению и в течение 4-5 недель заканчивается выздоровлением. Хуже поддается
лечению гангрена легкого. Среди осложнений можно отметить плевриты, в том
числе гнойные, кровотечения.
Серьезным осложнением является и пиопневмоторакс, который возникает в результате прорыва гнойника в полость плевры и сопровождается острой болью в боку, коллапсом, иногда со смертельным исходом.
Профилактика и лечение. Рекомендуется строгий постельный режим в палате с обеспечением постоянного притока свежего воздуха. Положение тела должно способствовать отхождению мокроты. Назначаются сульфаниламиды 6—8 г в сутки; при наличии гнойной полости, сообщающейся с бронхом, отсасывают гной, а затем вводят в полость антибиотики, последние вводят и внутримышечно. Диета должна быть богатой белками и витаминами. Жидкость дают не более 500—600 мл в сутки, в дальнейшем до 1 л. При сильном кашле назначают кодеин, терпингидрат, гваякол. Как мочегонное и снижающее проницаемость капилляров применяют 10% раствор хлористого кальция в количестве 10 мл внутривенно. Рекомендуется повторное внутривенное вливание консервированной крови по 100—200 мл, а также 40% раствор глюкозы.
Показаниями для хирургического лечения абсцессов являются 6-7-недельный срок заболевания без улучшения состояния, прорыв гнойника в плевру и тяжелое течение процесса, когда на протяжении 1-2 недель температура не спадает и больной быстро истощается В профилактике легочных нагноений главное значение имеет планомерная и своевременная борьба с гриппом, пневмонией, правильное ведение больных в послеоперационном периоде.
БРОНХИАЛЬНАЯ АСТМА
Бронхиальная астма проявляется внезапно наступающими приступами удушья, вызванного сужением просвета мелких бронхов.
Этиология и патогенез. Бронхиальная астма — аллергическое заболевание, возникает как результат повышенной чувствительности к некоторым веществам белкового и растительного происхождения, иногда при» потреблении в пищу некоторых сортов рыбы, раков, яиц, земляники, лекарственных веществ и др. При бронхиальной астме нарушается нервная регуляция функции бронхов, в результате чего раздражаются окончания блуждающего нерва, иннервирующие легкие. Это приводит к спазму гладкой мускулатуры бронхов и к сужению их просвета, что затрудняет выдох и приводит к удушью. Обычно больные вначале имеют повышенную чувствительность лишь к одному аллергену, в последующем количество их значительно увеличивается. Нередко бронхиальная астма возникает после инфекционных заболеваний. В этих случаях роль аллергенов играет микробная флора. Иногда приступы бронхиальной астмы возникают под влиянием сильных психических потрясений, черепно-мозговых ранений.
Симптоматология. Больной во время приступа принимает сидячее -положение, упираясь руками в какой-либо твердый предмет для облегчения дыхания. Лице бледное, с каплями холодного пота, выдох затруднен и совершается со свистом, слышен на расстоянии. Грудная клетка увеличена в объеме — как бы застывает в положении выдоха. Перкуторный звук коробочный с тимпаническим оттенком, нижние границы легких опущены, экскурсия легких ограничена, возникает острая эмфизема. При аускультации дыхательные шумы в легких ослаблены и аглушаются огромным количеством свистящих, жужжащих хрипов. Температура тела обычно нормальная и лишь изредка наблюдаете» кратковременное ее повышение. Приступ может (продолжаться от получаса до 2—3 часов, иногда приобретает затяжной характер (дни и даже недели). Разрешение его начинается с кашля с отхождением стекловидной мокроты. После приступа самочувствие больного улучшается довольно быстро. Обычно приступы астмы вначале бывают редкими, затем становятся частыми. При длительно существующей астме развивается разлитой бронхит, эмфизема легких, пневмосклероз, характерна и мокрота, в ней можно обнаружить спирали Куршмана (слизевые слепки бронхиол) и кристаллы Шарко — Лейдена (осколки эозинофилов), в крови — эозинофилия.
Лечение и профилактика. Купирование приступа астмы достигается подкожным впрыскиванием 0,5 мл 0,1% солянокислого адреналина, Адреналин противопоказан при гипертонии. Иногда применяют подкожно 0,5 мл 0,1% раствора сернокислого атропина, который парализует окончание блуждающего нерва. Рекомендуется также внутривенное введение эуфиллина. Во время приступа хорошо помогают банки, горчичники, горячие ножные ванны, курение астматола. Вне приступа следует регулировать образ жизни больного, укрепить его нервную систему (водолечение, дыхательная гимнастика), устранить аллергены, переменить место жительства и климат. С успехом применяют АКТГ (адрено-кортикотропный гормон), а также преднизон, преднизолон, внутривенное введение 10% раствора хлористого кальция по одной столовой ложке в течение 2-3 недель Хороший эффект оказывает физиотерапия — ионогальванизация с кальцием, ультрафиолетовое облучение, диатермия. Из курортов рекомендуются Кисловодск, Теберда, Южный берег Черного моря.
КРОВОХАРКАНЬЕ И ЛЕГОЧНОЕ КРОВОТЕЧЕНИЕ.
ПЕРВАЯ ПОМОЩЬ ПРИ НИХ
О кровохарканье говорят в тех случаях, когда кровь появляется л виде отдельных плевков или в виде примесей к мокроте. Наблюдается и массивное кровотечение из легких. Кровохарканье и кровотечение наблюдаются при ряде заболеваний носоглотки, легких и желудка Известно, что обильным носовым кровотечениям предшествует головная боль, которая успокаивается после кровотечения, желудочному кровотечению предшествует тошнота. Кроме того, следует помнить, что кровотечение и кровохарканье присущи туберкулезу легких, раку, инфаркту легкого, абсцессам, бронхоэктазам, митральной болезни, гипертоническим состояниям, нефриту.
Для диагностики легочного кровотечения весьма показательны изменения перкуторного звука и дыхательного шума в легких, а также появление хрипов
При легочном кровотечении больного укладывают в постель в полусидячем положении, запрещают разговаривать. Кашель может поддержать кровотечение, его следует успокоить впрыскиванием наркотиков (промедол, пантопон, морфин). Можно давать внутрь кодеин С целью остановки кровотечения применяют: 1) внутривенно 10 мл 10% раствора хлористого кальция, 2) внутримышечно в ягодичную область 40 мл лошадиной сыворотки. 3) переливание 100—200 мл одноименной и универсальной группы крови; 4) внутрь — викасол по 0,05 г 3 раза в день. При легочных кровотечениях на почве туберкулеза, не поддающихся остановке, накладывают искусственный пневмоторакс. Пищу им дают в холодном виде, так как горячая может вызвать расширение сосудов и возобновить кровотечение. Все больные с легочным кровотечением подлежат лечению в стационаре.
ГЛАВНЕЙШИЕ СЕРДЕЧНО-СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ
СИМПТОМЫ ЗАБОЛЕВАНИЙ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ
Одышка (dysponoë) в легких случаях нарушения кровообращения беспокоит больного лишь при физических напряжениях, в случаях средней тяжести—три выполнении обычной работы, а при значительных изменениях сердца и сосудов — даже в покое.
Одышка вызывается застоем крови в легких и раздражением окончаний блуждающего нерва в легких и продолговатого мозга недостаточно насыщенной кислородом кровью.
Цианоз (cyanosis), или синюшная окраска кожных покровов, в основном лица, губ, кончика носа, мочек ушей (акроцианоз), т. е. цианоз конечностей, наблюдается при заболеваниях сердечно-сосудистой системы. При значительном нарушении кровообращения синюшной окраской покрывается все тело. Акроцианоз вызывается многими причинами: замедлением кровотока на периферии и вызванным этим усиленным переходом кислорода в ткани и проникновением углекислоты в кровь. По этой же причине у больных, страдающих заболеваниями сердца, конечности (руки, ноги), бывают холодными, поскольку из-за замедления кровотока на периферии происходит повышенная теплоотдача атмосферному воздуху. Синюшная окраска кожных покровов наблюдается и у лиц с заболеванием легких из-за нарушения нормального газообмена с атмосферным воздухом. Это чаще всего имеет место у лиц с хроническими воспалительными процессами в легких, с запустеванием легочных капилляров, где происходит газообмен.
При ряде заболеваний сердца и сосудов кожные покровы бывают бледными. Бледность в части случаев вызывается спазмом или запустеванием периферических сосудов, малокровием. Резкая бледность кожных сосудов наблюдается при недостаточности аортальных клапанов, при коллапсе. При затяжном септическом эндокардите кожа приобретает цвет «кофе с молоком».
Сердцебиение (tachycardia) — субъективное ощущение частых сокращений сердца — возникает у лиц с заболеванием сердечно-сосудистой системы даже при незначительных физических и психических напряжениях, после плотной еды.
Боль в области сердца возникает в результате сужения или спазма коронарных артерий сердца и вызванного этим острого малокровия миокарда. Эти боли иногда локализуются за грудиной и бывают сжимающими, жгучими, порой тупыми, отдают в левую руку, лопатку, шею. Загрудинные боли иногда наблюдаются при аневризме аорты, они имеют постоянный характер, усиливаются при физических напряжениях и вызываются сдавлением нервных окончаний наружной оболочки аорты, они не снимаются сосудорасширяющими средствами.
На боли в области сердца иногда жалуются и лица без органических поражений сердца или сосудов; в этих случаях -боль вызывается повышенной возбудимостью нервной системы.
Головокружение (vertigo) и головные боли чаще всего встречаются у лиц с гипертонией, обмороки — при пороках сердца, слабость — при низком артериальном давлении. Лихорадка — (febris) наблюдается при наличии воспалительного процесса в сердце, инфаркте миокарда При пороках сердца повышение температуры встречается при возвратном эндокардите или при тромбофлебитах, пневмонии и т. д Однако в этих случаях температура бывает не особенно высокой, так как у больных с заболеваниями сердца при отсутствии осложнений она чаще бывает ниже нормы
Отек (oedema) является одним из главных (признаков нарушения кровообращения; имеет характерную локализацию — у ходячих больных располагается на лодыжках, у лежачих — на пояснице, крестце При значительном расстройстве кровообращения отек распространяется и по подкожной клетчатке — анасарка, скапливается в плевральной полости (гидроторакс), в брюшной полости (асцит), в сердечной сорочке (гидроперикардиум).
Отеки вызываются вследствие повышения венозного давления в капиллярах. Это приводит к тому, что кровь из артериол усиленно просачивается в ткани, а обратное поступление жидкости из ткани в венозную систему становится недостаточным из-за повышенного давления в последней Развитию отеков способствуют: 1) потребление значительного количества жидкости и поваренной соли, а также солений, копчений и маринадов, 2) плохое выделение почками поваренной соли, которая откладывается в тканях и притягивает к себе жидкость; 3) повышенное обратное всасывание жидкости канальцами почек В поздних стадиях сердечной недостаточности отеки увеличиваются и за счет обеднения плазмы крови белком и (понижения онкотического давления крови.
ОСНОВНЫЕ ДАННЫЕ ПРИ ПЕРКУССИИ И АУСКУЛЬТАЦИИ ПРИ СЕРДЕЧНО-СОСУДИСТЫХ ЗАБОЛЕВАНИЯХ
В первую очередь осматривают область сердца и сосуды При этом в пятом межреберье слева, несколько внутри от срединно-ключичной линии, можно видеть верхушечный толчок — ритмическое выпячивание и спадение грудной стенки, производимое систолическим сокращением сердца. Этот толчок бывает ограниченным в норме, но при заболеваниях сердца становится разлитым, иногда пульсация сердца распространяется на верхний отдел подложечной области, при внешнем осмотре можно видеть и сердечный горб — результат деформации грудной клетки, развившийся под влиянием давления увеличенного сердца на грудную клетку в период ее формирования
Осмотр сосудов может дать ряд ценных признаков. При расширении аорты во втором межреберье видна пульсация, иногда пульсирующее выпячивание Ряд заболеваний сердца и сосудов сопровождаются пульсацией сонных, подключичных, плечевых, височных артерий, иногда сосуды становятся извилистыми и плотными на ощупь (атеросклероз) Вены также могут быть расширены и переполнены кровью из-за общего венозного застоя, местного нарушения оттока венозной крови, вызванного сдавленней вен опухолью, рубцом, закупорной тромбом и т.д.
Ощупыванием области сердца получают ценные данные о состоянии сердца, определяют верхушечный толчок, его силу, высоту Толчок даже в норме может не определяться, если он упирается в ребро, не определяется он и тогда, когда в перикарде накапливается жидкость и сердце оттесняется от передней грудной стенки Толчок становится приподнимающим при гипертрофии левого желудочка По местоположению толчка определяют левую границу сердца, толчок перемещается влево и вниз при значительной гипертрофии и расширении левого желудочка сердца
 Ощупыванием определяют и
шум трения перикарда. При пальпации области сердца иногда ощущается дрожание
грудной клетки, напоминающее кошачье мурлыканье. Оно встречается при стенозе
левого венозного отверстия (на верхушке) и при сужении устья аорты (на основании
сердца).
Ощупыванием определяют и
шум трения перикарда. При пальпации области сердца иногда ощущается дрожание
грудной клетки, напоминающее кошачье мурлыканье. Оно встречается при стенозе
левого венозного отверстия (на верхушке) и при сужении устья аорты (на основании
сердца).
Перкуссия сердца. Применяется для определения границ сердца. Перкуссия сердца, как и всех безвоздушных тел, дает тупой звук. Область относительной тупости соответствует истинным размерам сердца,
В норме правая граница находится на 1 см кнаружи от правого края грудины, левая — на среднеключичной линии или на 1 см кнутри от нее, верхняя— третье межреберье. Ширину сосудистого пучка определяют перкуссией во втором межреберье, она составляет 5—6 см.
Изменения границ сердца наблку-даются при пороках сердца, гипертонической болезни, инфаркте миокарда и др. При гипертонической болезни,, недостаточности аортальных клапанов; сердце увеличивается влево и вниз„ при стенозе левого венозного отверстия — вправо и вверх, при хронических заболеваниях легких с уменьшением дыхательной поверхности и запустеванием капилляров легких сердце увеличивается вправо. При значительном нарушении кровообращения, наблюдается увеличение сердца во, всех направлениях, по своей величине, оно напоминает бычье сердце (corbovinum).
Аускультация сердца. О работе сердца судят по его тонам. В нормальных условиях выслушиваются два тона: первый тон, систолический, возникает в период систолы захлопыванием двух- и трехстворчатых, клапанов при напряжении миокарда и лучше выслушивается на верхушке сердца Второй тон, или диастолический, возникает во время диастолы сердца и вызван колебаниями клапанов аорты, легочной артерии( и обратной волны крови из аорты в легочную артерию, лучше выслушивается на основании сердца. Первый тон отделен от второго короткой), паузой, которая соответствует систоле желудочка, второй тон отделен от первого продолжительной паузой, соответствующей периоду диастолы. При недостаточности клапана или сужении их отверстий вместе с гоном выслушиваются шумы.
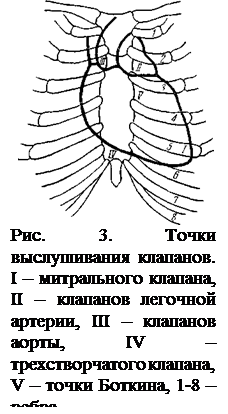
Места выслушивания тонов и шумов. Тоны сердца выслушиваются в местах, где они лучше всего проводятся (рис. 3). Вначале выслушивают митральный клапан, затем аортальные клапаны, клапаны легочной артерии, аорту и трехстворчатые. Тоны и шумы, возникающие в митральном клапане, выслушиваются на верхушке сердца, тоны и шумы, возникающие в области клапанов устья аорты, лучше всего выслушиваются у края грудины справа во втором межреберье. Для выслушивания диастолического шума, возникающего при недостаточности аортальных клапанов, существует еще и пятая точка (точка Боткина), она расположена, в третьем межреберье слева у края грудины. Тоны и шумы, возникающие на месте прикрепления легочной артерии, выслушиваются во втором межреберье слева у края грудины. Тоны и шумы, возникающие на месте трехстворчатого клапана, закрывающего правое венозное отверстие, выслушиваются на нижнем конце тела грудины справа.
Изменения тонов сердца. Ослабление звучности первого тона наблюдается при недостаточности митрального клапана. Не всегда усиление его является признаком хорошей работы сердца. Так, например, при гипертрофии левого желудочка первый тон на верхушке ослаблен, л при стенозе митрального отверстия — усилен. Второй тон на аорте усиливается при гипертонии. В таких случаях говорят об акценте второго тона. Ослабление второго тона на аорте наблюдается при недостаточности аортальных клапанов, вызванном частичным и полным разрушением их ревматическим процессом, атеросклерозом, сифилисом и др. Усиление второго тона на легочной артерии имеет место при повышении давления в малом кругу и вызвано захлопыванием клапанов легочной артерии под большим давлением в фазе диастолы. Раздвоение первого тона в большинстве случаев объясняется ослаблением сердечной мышцы, а раздвоение второго тона — неодновременным захлопыванием аортальных клапанов и клапанов легочной артерии.
Сердечные шумы. Течение крови внутри сердца в норме не вызывает шумов. Однако при прохождении крови через суженное отверстие и одной полости сердца в другую или из сердца в крупный сосуд образуются круговорот крови и колебания стенок полости, которые воспринимаются при выслушивании сердца как шум. Сила шума зависит от интенсивности сердечных сокращений, от степени сужения. Шумы, возникающие в период сокращения желудочков, называются систолическими, a f-период диастолы — диастолическими; по тембру они бывают дующими, жесткими, музыкальными.
Систолический шум на верхушке сердца возникает при недостаточности митрального клапана и объясняется тем, что из-за его деформация во время систолы желудочка клапан не закрывается и кровь, проходя в левое предсердие, вызывает шум. Систолический шум на верхушке наблюдается также и при гипертрофии левого желудочка, которая вызывает растяжение левого фиброзного кольца, в результате чего митральный клапан не прикрывает полностью расширенное венозное отверстие. тогда возникает относительная недостаточность митрального клапана и кровь при систоле проникает в левое предсердие, образуя шум. Аналогично происхождение систолического шума, выслушиваемого в нижней части грудины при недостаточности трехстворчатого клапана, с той лишь разницей, что шум возникает при прохождении крови из правого желудочка в правое предсердие. Систолический шум может возникать и при ослаблении сердечной мышцы — это так называемый мышечно-функциональный шум. Систолический шум на аорте и легочной артерии возникает при прохождении крови из желудочка через суженное отверстие в сосуды (в аорту и легочную артерию). Систолический шум наблюдается и три малокровии — в этих случаях шум выслушивается над всей областью сердца. Диастолический шум выслушивается на верхушке сердца при сужении левого венозного отверстия. Аналогичный шум, выслушиваемый, во втором межреберье справа или в пятой точке, возникает при недостаточности аортальных клапанов из-за обратной волны крови и аорты в левый желудочек.
Шум трения перикарда. В норме трение листков перикарда не вызывает никакого шума. При воспалительных изменениях в перикарде на листках откладывается фибрин, листки становятся шероховатыми к при сокращении сердца возникает шум как в фазе систолы, так и в фазе диастолы. Шум трения бывает нежным, но иногда грубым и скребущим, ощущаемый ладонью, приложенной к области сердца.
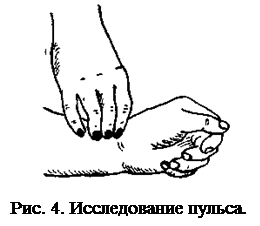 Исследование пульса. Пульс определяют ощупыванием лучевой артерии
в области лучезапястного сустава тремя пальцами (рис. 4) — II, III и IV при незначительном ее придавливании к
лучевой кости. В норме количество пульсовых волн колеблется в пределах 70—80
ударов в минуту. Частый пульс наблюдается при физических и психических напряжениях,
слабости сердца, интоксикациях, лихорадочном состоянии и др. По наполнению
пульс бывает полным у здоровых людей и неполным при слабости сердечной мышцы.
Исследование пульса. Пульс определяют ощупыванием лучевой артерии
в области лучезапястного сустава тремя пальцами (рис. 4) — II, III и IV при незначительном ее придавливании к
лучевой кости. В норме количество пульсовых волн колеблется в пределах 70—80
ударов в минуту. Частый пульс наблюдается при физических и психических напряжениях,
слабости сердца, интоксикациях, лихорадочном состоянии и др. По наполнению
пульс бывает полным у здоровых людей и неполным при слабости сердечной мышцы.
Напряженный пульс наблюдается при повышении артериального давления, мягкий пульс, т. е. исчезающий при легком надавливании лучевой артерии, или нитевидный — при ослаблении сердечной мышцы и понижении артериального давления. Пульс считается скорым, если пульсовая волна поднимается быстро и столь же быстро падает, — наблюдается при недостаточности аортальных клапанов. Пульс бывает медленным при стенозах устья аорты и гипертонии. При исследовании пульса определяют и состояние стенок артерий. Стенка становится плотной, трудно сжимаемой и катается под пальцами, как шнур при атеросклерозе, иногда наблюдается и отсутствие пульса на одной руке или неравномерное наполнение его на обеих руках. Разный пульс или отсутствие пульса бывает при заболеваниях аорты или же сдавлениях плечевой артерии опухолью, рубцами, увеличенными лимфатическими узлами, а иногда является результатом ненормального развития и расположения лучевой артерии.
Определение артериального давления. Артериальное давление определяют сдавливанием плеча резиновой манжеткой, наполняемой воздухом, соединенной с ртутным или пружинным манометром, который показывает давление в миллиметрах. Одновременно прощупывают пульс Полное исчезновение пульса соответствует максимальному давлению Для определения не только максимального, но и минимального давления пользуются выслушиванием в локтевой артерии тонов, первое появление которых при наполнении манжетки воздухом указывает на минимальное давление, а исчезновение их — на максимальное давление. Последнее иначе называется систолическим, так как соответствует систоле желудочков, а минимальное — диастолическим, так как соответствует диастоле— фазе, когда давление в артериях падает до минимальных цифр Максимальное давление в норме бывает в пределах 120—140 мм рт. ст . а минимальное — 70—90 мм Разность между максимальным и минимальным давлением называется пульсовым давлением, или амплитудой.
ОБЩЕЕ ПОНЯТИЕ О ПОРОКАХ СЕРДЦА
Пороки сердца, т.е. анатомические изменения его клапанов, вызываются ревматизмом, атеросклерозом, сифилисом и очень редко травмой Встречаются и врожденные пороки, развившиеся в результате ненормального формирования сердечной системы. К врожденным порокам относятся: 1) незаращение боталлова протока, который во внутриутробной жизни соединяет легочную артерию с аортой; 2) незаращение овального отверстия, существующего у плода в перегородке между правым и левым предсердием и закрывающегося обычно после родов; 3) дефект межжелудочковой перегородки; 4) сужение устья легочной артерии.
Недостаточность митрального клапана. При недостаточности митрального клапана во время систолы кровь направляется не только в аорту, но и в левое предсердие, куда одновременно кровь поступает и из легочных вен. Это вызывает расширение и гипертрофию мышц левого предсердия. Во время диастолы в левый желудочек поступает больше крови, чем в норме, что влечет за собой расширение и гипертрофию левого желудочка. Со временем мышца левого желудочка ослабевает; отток крови из левого предсердия затрудняется и развивается застой в малом кругу. В дальнейшем застой распространяется по венам большого круга.
Симптоматология. Больные жалуются на одышку, которая возникает при физических напряжениях, а при длительности заболевания — даже в покое. Верхушечный толчок усилен. На верхушке сердца выслушивается систолический шум, который передается в левую подмышечную впадину. Второй тон на легочной артерии акцентирован из-за застоя крови в малом круге и увеличения давления, под которым захлопываются клапаны легочной артерии. В далеко зашедших случаях возникает гипертрофия и расширение правого желудочка сердца.
Течение большей частью благоприятное. Больные длительное время сохраняют трудоспособность, женщинам разрешаются беременность и роды. Различные осложнения, в частности повторные ревмокардиты, могут вызвать ухудшение состояния больного.
Стеноз левого венозного отверстия. Часто одновременно с недостаточностью митрального клапана наблюдается стеноз левого венозного отверстия. При этом ток крови из левого предсердия в левый желудочек затрудняется, и предсердие в период диастолы полностью не освобождается от крови. К оставшейся в предсердии крови добавляется кровь, поступающая из легочных вен. Это ведет к расширению левого предсердия, мышца которого вскоре ослабевает, и возникает застой в малом круге. Последний ведет к гипертрофии, а затем и к расширению правого желудочка, которому приходится работать с повышенной силой для проталкивания крови в застойный малый круг. По мере ослабления правого желудочка застой распространяется и на вены большого круга; увеличивается печень, иногда селезенка, развивается асцит. При значительной гипертрофии и расширении правого желудочка растягивается правое фиброзное кольцо, и кровь во время систолы поступает не только в легочную артерию, но и в правое предсердие, куда одновременно поступает кровь из верхней и нижней полых вен. Систолическая пульсация при этом передается полым венам, и на глаз видна пульсация шейных вен и печени.
При пальпации верхушки сердца ощущается «кошачье мурлыканье». Первый тон хлопающий или занят диастолическим шумом, второй тон на легочной артерии акцентирован ввиду застоя в малом круге, и усиленного захлопывания клапанов легочной артерии из-за повышенного давления в малом круге. Иногда второй тон расщеплен вследствие неодновременного захлопывания аортальных и легочных клапанов. Часто наблюдается мерцательная аритмия, вызванная перерастяжением левого предсердия застойной кровью. У этих больных наблюдается периодическое кровохарканье.
Стеноз левого венозного отверстия относится к тяжелым формам порока, часто дает осложнения в виде эмболии из-за отрыва тромбов — в мозг со смертельным исходом или с развитием паралича, в почки с болями в пояснице и гематурией, в селезенку и т.д. При рентгенологическом исследовании определяется митральная конфигурация сердца, т. е. заполнение угла между сосудистым лучком и левым желудочком, расширенным левым предсердием и дугой легочной артерии («сглаживание талии»).
Недостаточность аортальных клапанов. Недостаточность аортальных клапанов возникает как результат ревматизма, атеросклероза, сифилиса. В молодом возрасте она чаще имеет ревматическое происхождение, в пожилом — атеросклеротическое или сифилитическое. При ревматизме одновременно с недостаточностью аортальных клапанов часто наблюдается порок митрального клапана, а при сифилисе она бывает изолированной. При недостаточности аортальных клапанов последние не в состоянии полностью закрыть отверстие между левым желудочком и аортой в период диастолы; вследствие этого некоторая часть крови поступает из аорты в полость левого желудочка, одновременно с этим кровь поступает и из левого предсердия. Приняв повышенное против нормы количество крови, левый желудочек, переводя эту кровь в аорту, вначале гипертрофируется, а затем и расширяется.
Симптоматология. Больные долгое время не предъявляют жалоб, поскольку гипертрофированный левый желудочек справляется с повышенной нагрузкой вполне удовлетворительно. В дальнейшем с наступлением расстройства кровообращения больные жалуются на головокружение, головные боли, сердцебиения, боли в области сердца и ощущение пульсации в шее и голове, позже и на одышку.
Кожные покровы у них бледные из-за недостаточного заполнения кожных артерий в период диастолы. Наблюдается пульсация артерий шеи, в частности сонных артерий («пляска каротид»). Сердечный толчок усилен и смещен влево и вниз (шестое—седьмое межреберье), кнаружи от грудино-ключичной линии. При выслушивании сердца первый тон на верхушке ослаблен, на основании сердца во втором межреберье справа или в 5-й точке выслушивается диастолический шум, ослабевающий в конце диастолы. В случаях выслушивания на верхушке систолического шума следует думать о наличии относительной недостаточности митрального клапана, вызванной расширением левого фиброзного отверстия под влиянием расширения и гипертрофии левого желудочка. При недостаточности аортальных клапанов наблюдается пульсаторное колебание как мелких, так и крупных сосудов. Пульс на лучевой артерии бывает подскакивающим и высоким, систолическое артериальное давление повышено, а диастолическое снижено и тем резче, чем больше дефект аортальных клапанов. У больных наблюдается пульсаторное качание головы, вздрагивание ноги, перекинутой через другую ногу, синхроничные систолы сердца. Во время систолы кровь идет к периферии, а в диастоле— частично обратно в левый желудочек, в связи с этим — в периферических сосудах выслушиваются тоны и шумы, вызванные двойным движением крови в суженных надавливанием стетоскопа сосудах. Таково же происхождение капиллярного пульса, который хорошо проявляется при легком надавливании пальцем ногтя больного. При рентгенологическом исследовании определяется увеличение левого желудочка с выраженным углом между сосудистым пучком и контуром сердечной талии (форма «сидячей утки»).
Стеноз устья аорты Стеноз устья аорты в изолированном виде встречается редко. Чаще он наблюдается в сочетании с недостаточностью аортальных клапанов.
Симптоматология. Больные жалуются на боли в области сердца из-за плохого наполнения коронарных сосудов. Кожные покровы бледны из-за недостаточного поступления крови на периферию. Сердечный толчок на верхушке приподнимающий смещен влево и вниз, но в меньшей степени, чем при недостаточности аортальных клапанов. Левый желудочек гипертрофирован, во втором межреберье справа выслушивается грубый систолический шум, возникающий при прохождении крови через суженное отверстие в аорту во время систолы. Пульс редкий (50—60 ударов в минуту), медленно нарастающий и невысокий из-за медленного поступления крови в аорту. Максимальное артериальное давление снижено, справа у края грудины во втором межреберье ощущается систолическое дрожание «кошачье мурлыканье».
Комбинированные пороки сердца. Изолированные пороки отдельных клапанов наблюдаются реже, чем сочетанные. Недостаточность митрального клапана сочетается с сужением левого венозного отверстия, а недостаточность аортальных клапанов — с сужением устья аорты. Кроме того, наблюдается сочетание митрального порока с аортальным; в этих случаях говорят о комбинированных пороках сердца.
Декомпенсированные пороки. В течении пороков различают два периода — компенсацию и декомпенсацию. О компенсированном пороке говорят в тех случаях, когда в результате ряда приспособлений организма, и в первую очередь гипертрофии мышцы и расширении полости сердца, оно справляется со своей задачей, и больные не предъявляют каких-либо жалоб. С наступлением декомпенсации появляются жалобы, вызванные нарушением кровообращения.
Декомпенсация вызывается инфекционными заболеваниями, ревматизмом, чрезмерным физическим напряжением и всевозможными неблагоприятными условиями жизни. Первыми признаками декомпенсации являются одышка и сердцебиения при физических напряжениях, затем боли и неприятные ощущения в области сердца, учащение пульса. При дальнейшем развитии нарушения кровообращения возникают застойные явления в малом и большом круге кровообращения. Так, например, при сужении левого венозного отверстия развивается застой в малом круге, который проявляется застойным бронхитом, сухими и влажными хрипами в легких, особенно в нижних долях, кровохарканьем, усилением второго тона на легочной артерии. В дальнейшем при ослаблении правого желудочка застой в малом круге уменьшается за счет задержки некоторой части крови в близлежащих к сердцу венах большого круга. Шейные вены набухают и пульсируют, возникает застой в печени и ее увеличение, венозное давление повышается и достигает 200 мм вод. ст. и более вместо нормальных 100 мм вод. ст. В дальнейшем отеки на нижних конечностях увеличиваются, становятся постоянными, захватывают подкожную клетчатку; появляются асцит, гидроторакс, гидроперикардиум. При нарушении кровообращения жажда усиливается, количество мочи уменьшается, в ней появляется белок и эритроциты. При резко выраженной декомпенсации сердца больные все время проводят в сидячем или полусидячем положении на кровати, в кресле со спущенными ногами. В такой позе они и спят. В этот период тоны сердца становятся глухими, границы его значительно расширены, появляется аритмия, страдает питание всех органов и развивается истощение.
По степени выраженности сердечной недостаточности различают три стадии. В первой стадии больные жалуются на одышку, сердцебиения, а иногда и на боль при физических напряжениях; застойные явления отсутствуют. Во второй стадии жалобы возникают при выполнении обычной работы; имеется застой в малом круге и в печени, трудоспособность снижена. В третьей стадии одышка и сердцебиения возникают и в покое, застойные явления в малом и большом круге выражены резче, чем во второй стадии, в легких и печени развиваются необратимые рубцовые изменения, появляются асцит, гидроторакс, застойные явления в желудочно-кишечном тракте. Больные в этот период нетрудоспособны и нуждаются в постороннем уходе.
При появлении первых признаков недостаточности сердца — одышки, сердцебиения при обычной работе, отеков на ногах по вечерам и уменьшении мочеотделения — больному предписывают постельный режим и покой; это часто бывает вполне достаточно для восстановления трудоспособности. При более значительной недостаточности кровообращения, когда одышка, сердцебиения уже беспокоят при выполнении обычной работы или в покое, необходимо прибегнуть к лекарственному лечению.
ОСТРАЯ СОСУДИСТАЯ И СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Острая сосудистая недостаточность, или коллапс, проявляется внезапным падением артериального давления и уменьшением поступления крови в сердце. Коллапс является не самостоятельным заболеванием, а результатом какой-либо другой болезни.
В первую очередь следует различать коллапс от острой сердечной недостаточности. При коллапсе больной бледен, лежит неподвижно, дыхание его ослаблено, вены спавшиеся, артериальное давление понижено, пульс малый и частый. При сердечной недостаточности больной находится в сидячем или полусидячем положении, дыхание учащенное, глубокое, вены набухшие из-за повышения венозного давления и слабости правого сердца артериальное давление нормальное. Больных, находящихся в состоянии шока или коллапса, укладывают в постель с опущенным головным концом для улучшения кровоснабжения мозга. К ногам прикладывают грелки. При сильных болевых раздражениях делают инъекцию 1% морфина в количестве 1 мл. Основной задачей лечения шока является увеличение количества жидкости в организме и повышение тонуса сосудистой системы (чаще поить больного, вводить физиологический раствор, переливание крови, капельные клизмы). При острой сосудистой недостаточности применяют сосудосуживающие средства — 0,1 % раствор адреналина 1 мл подкожно вместе с 200—500 мл физиологического раствора или с 5% раствором глюкозы. Кроме адреналина, рекомендуется вводить норадреналин, мезатон, симпатол, камфару, кофеин, внутривенно 20 мл 40% глюкозы с 0,5 мл строфантина (вводить медленно в течение 3—5 минут). Иногда эффективно внутривенное введение 30 мл 25% спирта или прием его внутрь не более 100 мл.
Обморок — потеря сознания, вызванная анемией мозга. Перед обмороком появляется звон в ушах, тошнота, бледность, больной падает. Дыхание у него замедлено, зрачки сужены и не реагируют на свет, пульс нитевидный, кожа покрыта холодным липким потом. По минованию обморочного состояния все нарушенные функции восстанавливаются. Обморок наблюдается при заболеваниях сердечно-сосудистой системы— аортальных, реже митральных пороках, при полной поперечной блокаде сердца, при обильных выпотах в плевре, вызывающих смещение сердца и перекручивание сосудов, а также при пункции плевральной полости. Обморок — частое явление у малокровных больных, особенно при резком переходе из горизонтального положения в вертикальное, при травмах, почечных и печеночных коликах.
Неотложная помощь при обмороках. Обеспечивают приток свежего воздуха, для чего раскрывают окна, а грудь и шею освобождают от одежды. Укладывают больного так, чтобы голова была опущена ниже туловища, для обеспечения притока необходимого количества крови к головному мозгу. После этого иногда достаточно бывает одного обрызгивания лица холодной водой и вдыхания нашатырного спирта, эфира, уксусной эссенции, чтобы вернуть больному сознание Если обморок продолжается, необходимо впрыскивать кофеин, камфару, в крайнем случае проводить искусственное дыхание. Обмороки могут повторяться, поэтому больной должен быть уложен в постель и над ним устанавливают наблюдение Проведение стационарного лечения зависит от причины обморока, выяснением которой можно заниматься лишь после выведения больного из этого состояния.
ИСПОЛЬЗОВАННАЯ ЛИТЕРАТУРА
Учебное пособие для подготовки медицинских сестер. /Под ред. А.Г. Сафонова. М.: Медицина, 1966.