
Рефераты по рекламе
Рефераты по физике
Рефераты по философии
Рефераты по финансам
Рефераты по химии
Рефераты по хозяйственному праву
Рефераты по цифровым устройствам
Рефераты по экологическому праву
Рефераты по экономико-математическому моделированию
Рефераты по экономической географии
Рефераты по экономической теории
Рефераты по этике
Рефераты по юриспруденции
Рефераты по языковедению
Рефераты по юридическим наукам
Рефераты по истории
Рефераты по компьютерным наукам
Рефераты по медицинским наукам
Рефераты по финансовым наукам
Рефераты по управленческим наукам
Психология и педагогика
Промышленность производство
Биология и химия
Языкознание филология
Издательское дело и полиграфия
Рефераты по краеведению и этнографии
Рефераты по религии и мифологии
Рефераты по медицине
Рефераты по сексологии
Рефераты по информатике программированию
Краткое содержание произведений
Реферат: Сифилис
Реферат: Сифилис
Челябинская государственная медицинская академия
Факультет высшего сестринского образования и менеджмента
Кафедра микробиологии
Контрольная работ
по Микробиологии
на тему: «Сифилис»
Сдано:
Проверено:
Студентка 266 группы
Осипова Е.М.
ФМСД заочное отделение
Адрес: 456080, г. Трехгорный,
ул. 50 лет Победы 22 -89.
д.т. (35111) 6-76-94
План
Патогенные спирохеты. 3
Возбудитель сифилиса. 4
Этиология………………………………………………………………………………………...6
Течение. 7
Классификация. 10
Инкубационный период. 11
Клинические проявления сифилиса. 12
Серологические реакции. 33
Принципы лечения. 37
Профилактика. 39
Литература. 40
Патогенные спирохеты.
Спирохеты (лат. spirochaeta – бактерия в виде изогнутого длинного винта) отличаются от бактерий строением. Они имеют штопорообразную извитую форму. Размеры их колеблются в больших пределах (ширина 0,3-1,5 мкм и длина 7-500 мкм). Тело спирохет состоит из осевой нити и цитоплазмы, спирально завитой вокруг нити. Спирохеты имеют трехслойную наружную мембрану. При электронной микроскопии у них выявлена нежная цитоплазматическая мембрана, в которой заключаются цитоплазма. Спор, капсул и жгутиков не образуют. У некоторых видов в электронном микроскопе найдены на концах очень тонкие нитевидные образования – фибриллы. Спирохеты обладают активной подвижностью вследствие выраженной гибкости их тела. У спирохет различают вращательное, поступательное, волнообразное, сгибательное движение.
По Романовскому-Гимзе одни виды окрашиваются в синий, другие – в сине-фиолетовый, третьи - в розовый цвет. Хорошим методом обработки спирохет является серебрение. Тинкториальные свойства используют для дифференциации сапрофитов и патогенных спирохет.
В порядок Spiro, семейство Spirhaetaceae входят сапрофиты и патогенные виды.
К сапрофитам относятся Spirochaeta и Cristisira, представляет собой крупные клетки размером 200-500 мкм; некоторые имеют крипты они обитают на мертвых субстратах, в загрязненных водоемах, в кишечнике хладнокровных животных. К патогенным относятся три рода: Triponeta, Heptospira, Borrelia.
Возбудитель сифилисаTreponeta pallidut (бледная спирохета) – открыта в 1905 г. Ф. Шаудином и Э. Гофманом.
Морфология.
Treponeta pallidut (лат. Treponeta - вид спирохет) -это тонкие, гибкие клетки с 12-14 завитками. Они не имеют видимой в микроскоп осевой нити или осевого гребня.
Концы трепонем заострены или закруглены. Величина трепонем 10-13 мкм в длину и о,13-0,15 мкм в ширину. Содержание Г+Ц в ДНК нуклеоида находится в пределах 32-50%.
При электронно-микроскопическом исследовании продольных и поперечных ультратонких срезов хорошо видна трехслойная наружная мембрана, под которой расположены базальные тела; к ним прикреплены нитевидные образования – фибриллы диаметром 17 нм. На каждом конце клетки имеется по три фибриллы. В цитоплазме находятся рибосомы, вакуоль нуклеоида и мезосомы.
Размножение происходит путем поперечного деления. Трепонемы подвижны (обладают вращательным поступательным, сгибательным и волнообразным движением), плохо воспринимают красители. По методу Романовского – Гимзы окрашиваются в бледно-розовый цвет; это объясняется скудность нуклеопротеидов в их теле.
Под влиянием факторов внешней среды и лечебных препаратов трепонемы в ряде случаев свертываются в клубки, образуя цисты, покрытые непроницаемой муциноподобной оболочкой; они длительное время могут находиться в организме больного в латентном состоянии; при благоприятных условиях цисты превращаются в зерна, а затем в типичные спиралевидные трепонемы.
Цистообразование – одна из защитных форм трепонем, позволяющая им противостоять действию препаратов, применяемых для лечения больных сифилисом.
Культивирование!
Бледная трепонема - весьма требовательный микроорганизм. Она не растет в обычных средах, развивается при температуре 350С в анаэробных условиях в средах, содержащих почечную или мозговую ткань; крайние границы роста 34-400С. Хорошо развивается бледная трепонема на хорионаллантоисной ткани куриного зародыша, в кроличьей сыворотке с добавлением кусочков мозговой ткани под слоем вазелинового масла.
Получение чистых культур трепонем представляет большие трудности. Продолжительное культивирование трепонем сопровождается утратой их вирулентности. Такие культуры адаптированные к питательной среде, называются «культуральными» в отличие от «тканевых», обладающих свойствами патогенности и сохраняющихся в лабораторных условиях на кроликах путем пассажей. Кулльтуральные штаммы различаются между собой по ряду признаков; изменению pH среды, степени анаэробиоза, индолобразованию, продуцированию сероводорода, отношению к углеводам. Многие культурные штаммы вызывают гемолиз эритроцитов человека, барана, лошади, кролика морской свинки.
Антигеннная структура.
Серологические варианты не установлены. Трепонема сифилиса содержит в своем составе полисахаридный, липидный и протеиновый комплексы обладающие весьма сложными антигенными свойствами.
Резистентность.
Бледная трепонема в гомогенатах пораженных тканей длительно сохраняется на холоде. От действия температуры 45-480С она погибает в течение 1 часа, при 550С – через 15 минут; чувствительная к тяжелым металлам (ртуть, висмут, мышьяк), кислотам и другим дезинфицирующим веществам, а также к высушиванию.
Патогенность для животных.
Бледная трепонема малопатогенная для животных, кроме обезьян. Получен положительный результат при заражении кроликов в роговую оболочку глаза или яичко. Благодаря экспериментальному сифилису изучены вопросы иммунитета, специфической химиотерапии и культивирования возбудителя сифилиса.
Бледные трепонемы находят во всех очагах как при приобретенном, так и при враждебном сифилисе. Поэтому для диагностической цели обычно исследуют тканевую жидкость эрозий и язв первичного периода, жидкость добытую путем пункции увеличенных лимфатических узлов. Отделяемое эрозивно язвенных высыпаний вторичного периода.
Условия и пути заражения.
Все кожные элементы сифилиса независимо от природы болезни содержат большее или меньшее количество бледных трепонем и, следовательно, при благоприятных условиях любое высыпание может стать источником заражения. Наиболее опасными в этом отношении являются сыпи вторичного периода, особенно локализующиеся на половых органах или в полости рта.
Неповрежденные кожа и слизистые оболочки непроницаемы для бледных трепонем. Внедрение их в организм происходит обычно через небольшие и даже микроскопические малые повреждения, главным образом на гениталиях и в полости рта, а также на других участках (очень редко). Повреждения кожи на руках опасны для медицинского персонала, особенно стоматологов, хирургов и акушеров – гинекологов.
Сифилисом чаще всего заражаются при половом общении. Передача данной инфекции через различные предметы возможна, но играет второстепенную роль.
Хотя первичное заболевание чаще всего проявляется на гениталиях, экстрагенитальная локализация его также не является редкостью. Чем больше длится заболевание, тем меньше его контагиозность. Через два года после заражения она столь незначительна, что даже после тесного контакта с больным передача инфекции обычно не происходит.
Различные биологические жидкости: слюна, пот, моча, слезы, грудное молоко, кровь – являются заразными у больных ранним сифилисом , так как в местах образования экскретов и на пути их выделения могут располагаться сифилитические очаги, откуда бледные трепонемы проникают в экскрет.
ТечениеСифилис в большинстве случае, несмотря на индивидуальные отклонения, последовательно проходит в своем развитии определенные периоды. Различают инкубационный, первичный, вторичный и третичный периоды сифилиса.
Схема. Течение приобретенного сифилиса.
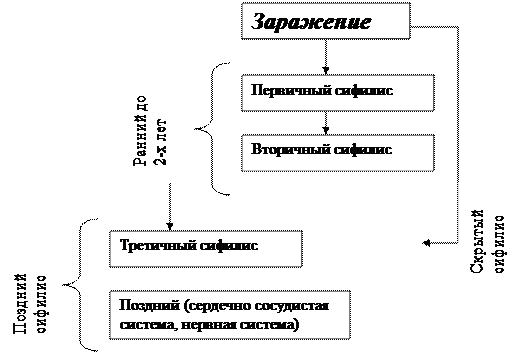

Инкубационный период длится от момента заражения до появления на месте внедрения трепонемы небольшой эрозии или язвы, так называемого твердого шанкра. Длительность инкубационного периода индивидуальна, в среднем 20-40 дней.
Никаких клинических симптомов, указывающих на заражение, в это время отметить не удается, хотя трепонемы уже в первые дни инкубации током крови и лимфы разносятся по всем организму.
Первичный период.
Продолжается от появления твердого шанкра до возникновения первых генерализованных высыпаний.
Средняя продолжительность первичного периода 6-7 недель с небольшим отклонениями. Обычно через неделю появления твердого шанкра увеличиваются близлежащие к месту расположения шанкра лимфатические узлы (регионарный лимфаденит). У части больных отмечается также воспаление лимфатического хода, идущего от шанкра к увеличенным лимфатическим узлам (сифилитический лимфангоит). Никаких других симптомов в первичный период у большинства больных нет. Иногда в конце первичного периода развиваются неспецифические гриппоподобные симптомы (общее недомогание, слабость, умеренная лихорадка, боли в костях, суставах, мышцах, головные боли, усиливающиеся к ночи, иногда малокровие).
К концу первичного периода увеличиваются все лимфатические узлы (сифилитический полиаденит). На основании результатов специфических серологических реакций (реакция Вассермана и осадочные пробы) выделяют первичный серонегативный период (приблизительно первые 3-4 недели после появления твердого шанкра, когда серологические реакции еще отрицательны) и первичный серопозитивный период (последующие 3-4 недели, когда реакция Вассермана и осадочные пробы уже положительны).
Вторичный период.
Появление на коже слизистых оболочках различных сыпей (сифилидов), которые могут самопроизвольно (без лечения) исчезнуть и рецидивировать через различные промежутки времени. У одних больных элементы сыпи обильные и яркие у других выражены настолько слабо, что нередко их не замечают.
Помимо кожи и слизистых оболочек, в этом периоде поражаются надкостница, кости, внутренние органы, органы чувств, нервная система, сохраняются увеличенные лимфатические узлы. Серологические реакции (Вассермана, осадочные, иммобилизации бледных трепонем) во вторичном периоде положительны почти у всех больных. Средняя длительность периода – 3 года. В течение вторичного сифилиса выделяют: вторичный свежий сифилис (первая вспышка сыпи), вторичный рецидивный сифилис (последующие повторные вспышки сыпи) и латентный или скрытый сифилис (промежутки между отдельными рецидивами).
Третичный (гуммозный) период.
Отмечается не у всех больных. Для него характерны в любом органе и ткани своеобразные очаги поражения, которые, развиваясь, вызывают их разрушение, приводят к тяжелым, необратимым анатомическим и функциональным нарушениям. Третичный сифилис может тянуться даже без лечения неопределенно долго, зачастую всю жизнь. Так же как и вторичный, третичный сифилис протекает волнообразно.
Различают активный третичный сифилис с явными признаками болезни, скрытый (латентный) третичный сифилис, когда эти признаки отсутствуют.
Продолжительность скрытых периодов может исчисляется многими годами, а порой и десятилетиями. Реакция Вассермана и осадочные пробы у больных третичным сифилисом часто отрицательно (до 3% случаев), ч то указывает на качественное изменение реакции организма на сифилитическую реакцию.
К поздним проявлениям относится нейросифилис: сухотка спинного мозга и прогрессивный паралич.
Некоторые ученные выделяют спинную сухотку и прогрессивный паралич в особую группу четвертичного сифилиса, однако большинство сифилидологов рассматривают эти поражения как своеобразные проявления третичного сифилиса.
Указанная выше последовательность смены периодов сифилиса не стиль закономерна, как представлялась раньше. Течение го может широко варьироваться даже без лечения, тем более оно изменяется под влиянием приема различных лекарственных средств. В настоящее время выделяют несколько вариантов течения данной болезни:
1) обычное течение. О котором говорилось выше;
2) злокачественное течение встречается чрезвычайно редко и характеризуется, помимо резко выраженной сыпи (гангренозный шанкр, пустулезно - язвенная сыпь), разнообразными серьезными расстройствами общего состояния организма (анемия, кахексия, упорные мучительные головные боли) и быстрым развитием признаков третичного сифилиса;
3) стертое течение, когда вторичные рецидивы и третичные явления полностью отсутствуют, а кожные изменения ограничиваются только шанкром и свежей розеолой; в дальнейшем развиваются явления нейросифилиса; иногда несколько лет держится скрытый (асимптомный) менингит, который можно выявить только исследованием спинномозговой жидкости;
4) скрытый сифилис (длительное бессимптомное течение) – без видимых явлений. Конечно «невидимость» здесь относительна, т.к. во многих случаях патология может быть выявлена исследованиями крови (особенно РИБП), спинномозговой жидкости, рентгенологическими неврологическими и другими методами;
5) сифилис без твердого шанкра, или трансфузионный сифилис; если инфекция заносится непосредственно в кровь, то проявляется она через 2-2 ½ месяца сразу сыпями вторичного периода и положительными серологическими реакциями, твердый шанкр и регионарный лимфаденит отсутствуют; в дальнейшем течение трансфузионного сифилиса не отличается от обычного.
6) Самоизлечение сифилиса теоретически допустимо. Однако это происходит крайне редко. Кроме того, возможность длительного скрытого течения сифилитической инфекции не позволяет с абсолютной точностью говорить о полном выздоровлении подобных больных.
КлассификацияВ нашей стране с целью точного учета отдельных форм сифилиса введена классификация этого заболевания, основанная на Международной классификации болезней 9-го пересмотра. В основу классификации положен принцип первой обращаемости, эффективности лечения и периодизации сифилиса.
На ее основе составляют отчеты о работ лечебно-профилактических учреждений страны. В упрощенном виде данная классификация выглядит так.
После инкубационного периода различают:
1. Сифилис первичный серонегативный – Syphilis primaria seronegativa
2. Сифилис первичный серопозитивный - Syphilis primaria seropasitiva
3. Вторичный свежий сифилис - Syphilis secundaria recens.
4. Вторичный рецидивный сифилис.
5. Третичный активный сифилис.
6. Третичный скрытый сифилис.
7. Скрытый сифилис (ранний, поздний и неуточненный).
8. Сифилис плода.
9. Ранний врожденный сифилис.
10. Поздний врожденный сифилис.
11. Скрытый врожденный сифилис (ранний, поздний).
12. Висцеральный сифилис (с указанием пораженного органа).
13. Сифилис нервной системы.
Инкубационный периодЧерез несколько часов с момента внедрения бледных трепонем в кожу или слизистую оболочку они попадают в лимфатические и кровеносные пути и быстро распространяются по всему организму. При этом лимфатическая система служит не только основным путем передвижения трепонем, но и местом их наиболее интенсивного размножения.
Несмотря на быструю диссеминацию возбудителя, видимая ответная реакция организма на внедрившуюся инфекцию, т.е. клинические проявления болезни, сравнительно долго отсутствуют. Длительность инкубационного периода. Вариабельна, зависит от многих факторов. Самая короткая инкубация при сифилисе (описана французским ученным Сабуро) равнялась 8 дням, наибольшая 107 дней. За последние 20 лет продолжительность инкубационного периода несколько удлинилась и составляет в настоящее время 20-40 дней (в среднем 32 дня). Важно знать, что на продолжительность инкубационного периода оказывает влияние ряд факторов.
Прием малых доз антибиотиков (1,5 – 3 млн. Е.Д.) по поводу других заболевания (чаще гонореи при одновременном заражении сифилисом и гонореей, ангины, гриппа и т.д.) влечет за собой не только удлинение инкубационного периода, но и извращения последующего клинического течения сифилитической инфекции.
Больные, находящиеся в инкубационном периоде. Могут быть заразны (инфекция передается, например, при прямой гемотрансфузии).
Клинические проявления сифилисаПервичный период.
Для первичного периода сифилиса главными признаками является твердый шанкр и поражения лимфатических узлов и сосудов. В конце этого периода у отдельных больных наблюдаются общие симптомы (головная боль, слабость, недомогание, боли в костях, суставах, мышцах, усиливающиеся по ночам) t0 тела (иногда 39-400С), анемия, умеренный лейкоцитоз.
Твердый шанкр (ulcus durut).
Он может развиться на любом участке кожного покрова или слизистых оболочек, но всегда только на месте внедрения инфекции. При врожденном сифилисе никогда не бывает шанкра.
Вешение признаки твердого шанкра зависят от локализации, вторичной инфекции и т.д.
В типичных случаях твердый шанкр представляет собой поверхностную, гладкую, резко отграниченную, безболезненную эрозию или язву с правильными округлыми или овальными очертаниями, синюшно –красного цвета, отделяющую скудную сукровичную жидкость. При ощупывании под ней обнаруживают плотно-эластический инфильтрат, что служит одним из основных признаков твердого шанкра.
Размеры шанкра обычно небольшие (с чечевицу, ноготь мизинца). Иногда он очень мал.
Дно эрозии гладкое, блестящее от выделяющейся серозной жидкости, нередко приподнять над общим уровнем кожи находящимся под ней инфильтратом. Края или лежат на одном уровне с дном или покато опускаются к нему. Цвет эрозии чаще синюшно-красный. У пожилых людей, страдающих атеросклерозами, и у алкоголиков на этом фоне видны отдельные темноватые точки кровоизлияний (петехиальный твердый шанкр). Нередко эрозия обычно в центре; покрыта вязкой, плотно сидящей серовато-желтой пленкой (диортероидный, твердый шанкр).
Примерно у 40% больных эрозия трансформируется в более или менее глубокую язву с плотными краями и дном, покрытым грязно-серым налетом; отделяемое здесь более обильное, иногда с примесью гноя.
Твердый шанкр существует в среднем 1-1 ½ месяца, даже без лечения, постепенно заживает на поверхности. Инфильтрат обычно рассасывается медленно, но и он затем исчезает. На его месте никаких следов, как правило, не остается лишь при рассасывании кожного уплотнения на коже иногда длительно (месяцы и годы) наблюдается пигментное пятно темно-бурого, порой почти черного цвета.
После язвенного твердого шанкра остается поверхностный округлый рубец, окруженный кольцом пигментации.
В 60% случаев твердый шанкр одиночен, множественность шанкров объясняется внедрением трепонем сразу через несколько повреждений кожного покрова.
«Скрытый» шанкр.
У мужчин он локализуется в уретре, обычно в ладьевидной ямке, симптомами напоминает подострую гонорею. Выделения цвета мясных помоев, паховые бубоны и уплотнение полового члена, обнаруживаемое при ощупывании, помогает установить диагноз.
У женщин твердый шанкр в 12-20% случаев локализуется на шейке матки, не вызывая субъективных ощущений, он может быть обнаружен лишь при специальном исследовании зеркалами. При подобной локализации сопутствующий бубон обычно развивается глубоко в тазовых лимфатических узлах.
Кроме типичных твердых шанкров и их разновидностей, существуют так называемые атипические, распознавание которых затруднено.
Индуративный отек (oedema indurativem).
В этих случаях уплотнение под эрозией распространяется далеко за ее пределы, увеличивая тем самым в несколько раз пораженный участок, который становится пружинящее – плотным, приобретает бледно розовую или синюшно-красную окраску. Поражение это довольно стойкое. Без лечения может держаться несколько месяцев. Обычная локализация – нижняя губа, крайняя плоть. Большие половые губы.
Шанкр – панариций.
Внешне и по субъективным ощущениям напоминает обычный панариций. Чаще поражается дистальная фаланга указательного пальца: она припухает, становится бордово-красной, мягкие ткани вплоть до надкостницы плотно инфильтрированы.
Шанкр – панариций нередко имеет вид глубокой, с неровными краями и дном язвы, покрытой грязно-серым налетом. Сходство с панарицием усиливают резкие боли. Процесс затягивается на многие недели, ноготь нередко при этом отторгается.
Шанкр – амигдалит.
Его следует отличать от типичных шанкров на миндалинах. Миндалина распухает, краснеет, становится плотной. Глотание болезненно, t0 , появляются общее недомогание и головные боли, особенно в области затылка. Сопутствующий бубон также нередко болезненный. Односторонность поражения, резкая плотность миндалины, порой характерный вид сопутствующих бубонов. Длительность течения и неэффективность лечения, применяемого при обычных ангинах, - все это позволяет правильно распознать в эту форму шанкра.
Смешанный шанкр.
Развивается чаще при одновременном заражении сифилисом и мягким шанкром. Вследствие разницы в длительности инкубационных периодов обеих инфекций вначале развивается язва мягкого шанкра. Которая начиная с 4-5-ой недели постепенно уплотняется, очищается, края ее выравниваются и принимают вид, свойственный твердому шанкру, а через неделю появляются и характерные сопутствующие бубоны. При смешанном шанкре развитие признаков вторичного периода сифилиса нередко запаздывает на 3-4 месяца; то же может быть с реакцией Вассермана в крови.
Регионарный лимфаденит. (сопутствующий бубон)
Это постоянный признак первичного сифилиса. Развивается всегда в лимфатических узлах, близлежащих к месту расположения шанкра. Так, например, при локализации шанкра на половых органах бубон развивается в паховых областях; при локализации на соске – в подмышечной впадине.
Лимфатические узлы значительно увеличены, безболезненны, плотные. Подвижные, кожа над ними не изменена. Поражены, как правило, несколько желез.
Регионарный лимфаденит возникает в среднем через неделю после появления твердого шанкра. При твердом шанкре, осложненном вторичной инфекцией, сопутствующий бубон может принять островоспалительный и даже гнойный характер.
Регионарный лимфаденит.
Иногда между твердым шанкром и сопутствующим бубоном под неизменной кожей прощупывается плотных подвижный и безболезненных тяж толщиной от струны до гусиного пера. Обычная локализация его – спинка полового члена.
Сифилитический полиаденит.
После возникновения сопутствующего бубона постепенно увеличиваются все лимфатические узлы. Т.е. развивается сифилитический полиаденит. Лимфатические узлы плотные, подвижные, безболезненные. Полностью развивается полиаденит к концу первичного периода. Это один из важнейших признаков вторичного сифилиса.
Осложнения твердого шанкра.
Баланит – воспаление головки полового члена, баланопостит – воспаление головки и внутреннего листка крайней плоти. У женщин соответственно наблюдается вульвит и вульвовагинит. Эти осложнения могут возникнуть при нарушении гигиены половых органов, при скоплении разлагающейся смегмы и мацерации эпидермиса, что создает условия для усиленного размножения стрептококков, стафилококков, дожей подобных грибов. В таких случаях клиническая картина твердого шанкра оказывается. Замаскированной. Проводимое при этом противовоспалительное лечение (ванночки, примочки с физиораствором) позволяет выступить на первый план сифилитическом поражению.
Фимоз.
Сужение отверстия препуциольного мешка. При сифилисе фимоз является следствием баланопостита: крайняя плоть отекает и не может быть отодвинута за головку полового члена, из препуциального мешка выделяется сливкообразный или жидкий гной. При фимозе не всегда удается прощупать скрытый под крайней плотью твердый шанкр.
Парафимоз «удавка».
Крайняя плоть с суженным в результате фимоза отверстием, будучи насильственно отодвинута за венечную борозду. Не возвращается в нормальное положение, вызывая ущемления головки и ее отек. В дальнейшем могут развиться явления некроза и изъязвления.
Гангренизация.
У ослабленных людей, алкоголиков, а также у лиц с запущенными случаями заболевания на поверхности твердого шанкра могут появиться сероватые плотно сидящие струпы омертвевшей ткани, при отторжении которых образуются язвенные дефекты. В окружности отмечается ярко-красная зона реактивного воспаления.
Фагеденизация.
Если гангренизация распространяется не только вглубь, но и на периферии язвы, то это свидетельствует о фагединизации. При этом язва занимает большую площадь, обусловливает общую интоксикацию и даже отторжение части или всего пораженного органа.
Дифференциальный диагноз твердого шанкра.
Отличить твердый шанкр от других поражений половых органов представляет известные трудности, т.е. существует ряд заболеваний различной этиологии, имеющих большое сходство с сифилисом. Любые эрозивные или язвенные поражения на половых органах, в промежности и полости рта требуют лабораторных исследований.
Особенностью обследования больных с подозрением на первичный сифилис является необходимость забора материала с эрозией и язв для обнаружения бледной трепонемы.
Перед исследованием поверхность язв и эрозий необходимо очистить примочками с физиораствором от различного вида загрязнений и применявшихся ранее наружных лекарственных средств. Пред забором материала поверхность дефектов просушивают ватно-марлевым тампоном, затем инфильтрат захватывают 2-мя пальцами левой руки (в резиновой перчатке!) и слегка сдавливают с боков, а поверхность эрозии или язвы осторожно поглаживают стерильной бактериологической петлей из нихрома до появления серозной жидкости (без крови!). каплю полученной жидкости переносят петлей на тонкое предметное стекло, предварительно обезжиренное смесью спирта с эфиром, смешивают с таким же количеством физиораствора, покрывают тонким покровным стеклом и полученный препарат исследуют в бактериологической лаборатории.
Следует иметь в виду, что не всегда удается с первого раза обнаружить бледную трепонему, поэтому при «-» ответе исследование нужно повторять. Медики не должны допускать никаких отклонений от принципов асептики и антисептики при взятии тканевой жидкости эрозий и язв для исследования.
Вторичный период.
Знаменуется чрезвычайно разнообразными по своим морфологическим признакам сыпями (вторичными сифилидами). Несмотря на разнообразие, все сифилиды имеют много общих особенностей:
1. В подавляющем большинстве это поверхностные, доброкачественно протекающие, склонные к самопроизвольному обратному развитию элементы, они исключительно быстро исчезают от противосифилитического лечения.
2. Их появления не t0 тела, они высыпают отдельными группами на протяжении нескольких недель, поэтому отдельные элементы сыпи находятся в разных стадиях своего развития.
3. Всем им свойственна неостровоспалительная окраса.
4. Сифилиды обычно не вызывают никаких местных ощущений, из-за чего могут быть просмотрены.
5. При свежем вторичном сифилисе количество высыпных элементов обычно велико, не имеют тенденции к периферическому росту и слиянию, причем отдельные элементы колец, дуг, гирлянд.
6. При наличии сифилидов классические серологические реакции в крови почти всегда 98% положительны.
Помимо кожи и видимых слизистых оболочек, при вторичном сифилисе могут поражаться также внутренние органы, двигательный аппарат и нервная система. Различают следующие вторичные сифилиды кожи и слизистых оболочек.
Сифилитическая розеола.
Представляет собой пятна бледно-розового цвета, размером с чечевицу, неправильных или округлых очертаний, не возвышающиеся над общим уровнем кожи. При надавливании они временно исчезают, никогда не шелушатся, располагаются чаще раздельно, рассеяно (свежая розеола). Без лечения обычно каждый элемент держится около 2-3 недель, исчезает бесследно, принимая при этом желтовато -красноватую окраску; субъективных ощущений не дает.
Сифилитическая розеола является одним из наиболее частых сифилидов, с которых начинается вторичный период сифилиса, без лечения может неоднократно рецидировать то в виде крупных сплошных пятен размером до крупной монет, то более или менее замкнутых колец бледно-розового цвета (рецидивная розеола). Обычная локализация розеолы - туловище, особенно его боковые поверхности. Имеются и другие разновидности сифилида.
Популезный сифилид.
Наиболее частая сыпь наблюдается в форме сухих и влажных папул. Среди сухих папул чаще встречается лентикулярный (чечевицеобразный) сифилид – округлые или овальные папулы величиной с чечевицу, резко отграниченные, плотные на ощупь, слегка возвышавшиеся над уровнем окружающей кожи. Папулы высыпают, как правило, в течении 2-3 недель. Количество элементов сыпи и их локализация разнообразны. Нередко они сопутствуют розеолам. Отдельные элементы существуют до 3 месяцев, субъективных ощущений обычно не вызывают.
Папулезный милиарный сифилид
Конусообразные, плотные, бледно – розовой окраски папулы величиной от макового зерна до булавочной головки с маленькой чешуйкой на поверхности; отличаются длительностью существования, даже при лечении исчезают медленнее других сифилидов, оставляя надолго пигментные западающие и напоминающие рубчики пятна.
Себорейные папулы
Локализуются на участках кожи, богатых сальными железами; на коже лба, в носогубных и подбородочной складках и др. Они нередко имеют неровную сосочковую поверхность, покрыты толстыми, жирными себорейными корками и чешуйками.
Исчезая, папулы постепенно уплощаются, слабо шелушатся и превращаются в коричневатые пятна, которые вскоре также исчезают. Папулы чаще всего высыпают на боковых поверхностях туловища, на груди, на животе и на половых органах, при локализации на лбу (по краю волос) поражение носит название «корона Венеры». В последнее время часто стали отмечаться (как при свежем, так и при рецидивном сифилисе) высыпания папул на ладонях и подошвах.
Папулезный сифилид ладоней и подошв.
Представляется в виде небольшой величины застойно – красных пятен, при ощупывании которых определяется выраженная плотность. Элементы могут располагаться изолировано, образовать кольцевидные фигуры, сливаясь в сплошные бляшки и покрываться мощными наслоениями роговых масс желтоватого цвета, напоминающими мозоли (роговой тип).
Среди влажных сифилидов большое практическое значение имеет мокнущий папулезный сифилид наиболее частый и опасный источник заражения. Обычная лентикулярная папула при локализации в естественных складках кожи (наружные половые органы у женщин, мошонка, подмышечные впадины, кожа заднего прохода и т.д.) под влиянием влаги, тепла и трения видоизменяется: роговой покров ее вначале набухает, разрыхляется, становится серовато-белым. В дальнейшем он отпадает и поверхность папулы приобретает синюшно-красный цвет, оделяет обильную серозную, с громадным количеством трепонем жидкость (эрозивные мокнущие папулы).
Длительное отсутствие рогового слоя и продолжающееся раздражение создают условия, когда мокнущая папула или изъязвляется или (что бывает чаще) гипертрофируется, разрастается и по периферии и в вышину (широкая кондилома) или покрывается сочными, резко выступающими бородавчатыми разрастаниями (вегитирущая папула).
Эти папулы без лечения могут существовать неопределенно долгое время.
Папулезный сифилид
Показатель злокачественно протекающего сифилиса. Обычно развивается у ослабленных и истощенных людей. Элементы его отличаются склонностью к гнойному расплавлению и изъязвлению с последующим образованием рубца. Иногда пустулезная сыпь достигает крупных размеров и протекает глубоко в толщину кожи, образуя темные круглые корки, после удаления которых обнаруживаются глубокие язвы с плотными краями, заживающим круглым рубцом, окруженным кольцом пигментации.
Сифилиды слизистых оболочек.
Любая из слизистых оболочек может быть поражена, но чаще всего изменения наблюдаются во рту, зеве и гортани в сочетании с сифилидами на коже или, редко, изолированно.
Наиболее практически важны:
1) Эритематозная сифилитическая ангина – одно из ранних проявлений болезни; в зеве и на мягком небе появляется резко отграниченная синюшно-красная слегка возвышающаяся эритема; вследствие обилия трепонем на поверхности. Она очень заразна.
2) Папулезная сифилитическая ангина: обычные лентикулярные папулы в зеве и на мягком небе под влиянием влаги (слюны), механических и других раздражений начинают разрастаться, сливаются, поверхность их покрыта то серовато-белым разбухшим и разрыхленным эпителием, то после отпадения его становится эрозивной и также язвенной. Субъективные ощущения в зависимости от локализации и состояния поверхности папул различны; обычно они беспокоят больных. Папулезная ангина выделяет огромное количество трепонем, в силу чего очень заразна. Редко в настоящее время встречается эта ангина, но нередко развивается охриплость голоса и афония.
Лейкодерма.
Это своеобразное проявление вторичного сифилиса, возникает обычно в конце первого полугодия от начала инфекции у не лечившихся больных чаще у женщин. На боковых поверхностях шеи (реже на других местах) на фоне диффузной гиперпигментации кожи развиваются белесоватые, округлых или овальных очертаний пятна различной величины («ожерелье Венеры»). Без лечения могут быть годы, медленно исчезая.
Сифилитическое выпадение волос.
Наблюдается обычно в течение первого года болезни. На голове возникают кругло –овальные величиной с 1-2 копеечную монету плешинки, беспорядочно разбросанные по Глове, хорошо заметные у брюнетов и при коротко отстриженных волосах. Такие участки облысения могут появляться также на бороде, усах, бровях. Кожа на облысевших участках не измена. При вторичном сифилисе может наблюдаются и диффузное повреждение волос носит временный характер, волосы через 2—3 месяца снова вырастают, особенно при лечении.
Поражение внутренних органов.
При вторичном сифилисе поражения внутренних органов, как правило, клинически не выражено и распознается лишь по данным различных функциональных методов исследования. Наиболее часто в процесс вовлечены печень (острый гепатит), почки, желудок (гастрит).
Поражение костей, наблюдаемые изредка при заразном сифилисе, проявляются либо костными болями, усиливающимися в ночное врем, либо периоститами и отстеопериоститами костей черепа, большеберцовых костей. Возможно также поражения суставов в форме артралгий и гидрартроза. У больных вторичным сифилисом могут наблюдаться асимптомный сифилитический и острый сифилитический менингиты.
Дифференциальный диагноз вторичных сифилидов.
Хамелеоноподобная изменчивость сифилидов вторичного периода на коже и слизистых оболочках вызывает большие дифференциально – диагностические трудности.
Пятнистый сифилид необходимо отличит от розового лишая, крапивница, а также от высыпаний на коже при инфекционных заболеваниях – крови, краснухе, брюшном и сыпном тифах, бруцеллезе и др.
У некоторых людей, особенно при t0 расширяются поверхностные кожные капилляры, что создает на коже вид розовой сыпи, в петлях которой расположены участки нормальной кожи. При энергическом трении ладонью «мраморная» кожа теряет свой рисунок, в то время как сифилитическая розеола становится более яркой и отчетливо выраженной.
В ряде случаев выявить пятнистый сифилид помогает проба с никотиновой кислотой (при даче больному 0,1 г никотиновой кислоты розеола становится более яркой). Рекомендуется проводить серологические исследования крови у всех больных с выпадением волос, т.е. при диффузной форме сифилитического облысения каких-либо специфических клинических проявлений не наблюдается. Отличительный диагноз сифилитической алопеции проводят с гнездной плешивостью, микроспорией и поверхностной трихофитией волосистой части головы, эритематоз, себорейным облысением и выпадением волос после острых инфекционных заболеваний. Таким образом, при постановке диагноза вторичного сифилиса учитывают, помимо высыпаний на коже, положительные серологические реакции, другие проявления сифилиса – шанкр или его остатки, специфический регионарный лимфаденит, полиаденит, анамнез заболевания.
Третичный период.
В большинстве случаев между вторичным и третичным периодом существует скрытая стадия болезни, исчисляемая годами, а в ряде случаев и десятками лет. В этот латентный период трепонема существует в организме в виде цист и L – форм. Борьба организма с трепонемами идет постоянно и определяет дальнейшее течение заболевания, которое зависит от характера иммунитета.
Третичным сифилисом могут поражаться любые органы и ткани, но чаще всего сосудистая и нервная системы, кожа, кости. Трепонем в организме мало, благодаря чему третичные сифилиды мало заразные и не сопровождаются субъективными ощущениями. Этот период не является обязательным и неизбежным этапом болезни: ранее и энергичное лечение надежно гарантирует от него. Для этого периода благоприятными факторами являются детский возраст и старость, хронические инфекции (особенно туберкулез), алкоголизм, травмы, отсутствие и недостаток лечения в прошлом.
Все третичные сифилиды характеризуются следующими особенностями:
1) высыпания не имеют распространенного характера;
2) изъявляются и приводят к значительным разрушениям тканей;
3) поражая жизненно важные органы, они могут привести к летальному исходу;
4) протекает по типу инфекционных гранулем ни на их месте остаются рубцы;
5) симметричных высыпаний на коже нет;
6) у 30% больных они сопровождаются отрицательным ГСР, поэтому диагноз ставится на основании клинической картины и специфических реакция (ГБИТ и РИФ)
Третичные сифилиды кожи.
В зависимости от величины и глубины элементов сыпи различают бугорковый и узловой сифилиды.
Бугорковый сифилид.
Бугорки темно-красного или синюшно-красного цвета. Заложенные в толще кожи, плотны на ощупь, имеют правильно округлую форму, величину от конопляного зерна до горошин, нечувствительны при давлении, не сопровождаются субъективными ощущениями. Просуществовав долгое время без заметных изменений, они или постепенно рассасываются, уплощаются и шелушатся, или, что бывает чаще, распадаются.
В любом случае на их месте всегда остается рубец. Если распад идет медленно, то в центре бугорка на некоторое время образуется темно-коричневая корка, если быстро то язва безболезненная, круглой формы, с отвесными плотными краями и дном покрытым желтовато-серым, плотно приставшим налетом. Элементы бугоркового сифилиса обладают склонностью к группировке. Они располагаются в виде замкнутого круга, дуги, гирлянды или в виде дробинок, как при выстреле с близкого расстояния (сгруппированный бугорковый сифилид).
Соседние элементы обычно не сливаются. Соответственно этому рубцы, повторяя расположение бугорков, нередко очень характерны: они состоят из отдельных рубчиков округлой формы, неодинаковой величины и глубины, или с прослойками здоровой кожи между ними, или в виде гирлянды. Дуги с неровными краями. У некоторых больных вследствие высыпания по периферии новых бугорков очаги поражения как бы ползут, занимая обширнее участки кожи (ползущий сифилид) имеются и другие разновидности бугоркового сифилиса.
Гуммозный (узловой) сифилис.
Начинается с плотного на ощупь, резко отграниченного, безболезненного, малоподвижного узла, заложенного в толще подкожной клетчатки, величиной с лесной орех ли голубиное яйцо. Кожа над ним вначале не изменена и подвижна. Постепенно узел увеличивается, растет, захватывает кожу; последняя приподнимается, приобретает багрово-красный цвет. В центре узла начинается размягчение (зрелая гумма). Затем гумма обычно вскрывается. При этом выделяется небольшое количество жидкости, похожей по консистенции и цвету на клей гумманарабик. Вскоре узкое вначале отверстие на месте вскрытия гуммы расширяется за счет дальнейшего распада и образуется гуммозная язва круглой формы, глубокая, с отвесными несколько приподнятыми и плотными краями, неровным дном покрытым желтовато-серым налетом. Язва окружена застойной по окраске кожей. Просуществовав несколько срок гуммозная язва очищается, уплощается и заживает круглым розовато-коричневым рубцом, который потом обесцвечивается (звездчатый рубец).
За исключением редких случаев, гуммы единично. Средняя величина их – с грецкий орех, но они могут быть и больше - с куриное яйцо, ладонь и т.д. Без лечения они существуют месяцы и даже годы. Возникая в коже, они нередко захватывают и глубжележащие ткани: мышцы, надкостницу, кости, кровеносные сосуды, вызывая их разрушение и , наоборот, гуммы из глубоких тканей могут иррадировать в кожу. Очень редко гумма рассасывается без образования язвы. Или превращается в фиброзную гумму, когда воспалительный инфильтрат постепенно замещается фиброзной тканью. В этих случаях, чаще всего около крупных суставов. Гуммы уменьшаясь в размерах становятся плотными (как хрящ) кожа над ними сохраняет нормальную окраску.
Третичные сифилиды слизистых оболочек
Сифилиды этого периода могут располагаться на любом участке слизистой оболочки, но чаще наблюдаются поражения на мягком и твердом небе, слизистой оболочке носа. В прошлом при локализации сифилидов на слизистых оболочках часто возникали разрушения и уродства (так называемый мутилирующий сифилис).
Гумма носа.
Гуммозный процесс в носу обычно начинается с перегородки носа на границе хрящевой и костной ее частей, но нередко и в других участках. При этом усиливаются слизистые выделения, которые вскоре становятся гнойными и засыхают в массивные, резко пахнущие, трудноотделяемые корки. Дыхание через нос затрудненно, часто возникают носовые кровотечения, особенно при удалении корок, появляются головные боли. В дальнейшем начинается отторжение костей носовой полости, что ведет к обезображиванию формы носа. Степень обезображивания зависит от величины и места разрушения костей. Так, при разрушении сошника, образуется седловидный нос с вдавленным широким преносьеле от опущения носовых костей.
Гуммы мягкого неба.
Наблюдаются чаще в виде сплошной гуммозной инфильтрации, реже – изолированных бугорков и гумм. Мягкое небо становится утолщенным, припухшим, темно-красным, теряет свою подвижность, болезненности нет. Вскоре наступает размягчение и распад инфильтрата с образованием одиночного или множественных прободных отверстий, что происходит обычно неожиданно. Распространение гуммозного процесса из носовой полости на небные кости ведет к калечащему больных прободению твердого неба.
Гуммозные поражения языка.
Бывают в 2-х формах.
Первая: гуммозный глоссит в виде одиночного узла или нескольких мелких узлов. Эволюционирующих обычным для гумм порядком, вплоть до образования гуммозной язвы. Незначительные субъективные ощущения, типичное для гумм развитие процесса, отсутствие увеличенных лимфатических узлов, характер язвы, наличие других симптом сифилиса в частности положительная реакция Вассермана, помогают становить диагноз.
Вторая: склерозирующий глоссит при котором вначале язык полностью или частично гипертрофируется, становится плотным, тугоподвижным: в дальнейшем поверхность его приобретает неровный , дольчатый и бугристый от чередования более бледных и западающих участков с более красными вышестоящими; язык испещрен извилинами и бороздами различной длины и глубины. С течением времени язык резко уменьшается в размерах, сморщивается, атрофируется становится плотным и твердым, затрудняются еда и речь. Он легко повреждается, образуются болезненные, длительно не заживающиеся ссадины и трещины и возможным перерождением в рак. Течение глоссита исключительно длительное. Краевое разрушение, даже с потерей языка или краевые прободения не причиняют заметных расстройств, из0за прободения же на границе с твердым небом возникают гнусавость, нечленораздельная речь, а при глотании – попадание пищи, особенно жидкой в полость носа.
Гуммы глотки.
Обычно поражают ее заднюю стенку. Возникающая здесь гумма вызывает боль при глотании лишь в периоде изъязвления, оставляя после себя круглый или лучистый рубец. Нередко разлитые гуммозные инфильтраты захватывают одновременно стенку глотки, зев и мягкое небо. В результате могут развиваться тяжелые рубцовые деформации зева: вход в зев имеет вид узкой щели окружен рубцовыми стенками, глотание затрудняется, в других случаях рубцово-измененное мягкие небо спаивается частично или полностью с задней стенкой глотки (небно- глоточный анкилоз), сопровождаясь тягостными функциональными си субъективными расстройствами.
Третичный сифилис внутренних органов.
Наиболее тяжелые поражения внутренних органов, нервной системы костей и суставов наблюдаются в этом периоде заболевания. Поражения внутренних органов может сочетаться с изменением кожи и слизистых оболочек. Но чаще выступает изолированно. В последних случаях больному устанавливают диагноз висцерального сифилиса, с указанием пораженного органа. Висцеральный сифилис характеризуется многообразием клинических проявлений. Диагностика его представляет рудную задачу. Нередко он сочетается с другими заболеваниями внутренних органов, которые маскируют специфические проявления инфекции.
Первое место по частоте и тяжести течения занимает сифилитическое поражение сердечно-сосудистой системы. Оно является следствием значительных морфологических изменений в сосудах, что приводит к обширным разрушениям и в ряде случаев необратимым последствиям. При сифилитическом аортите в основном поражается средняя оболочка восходящей части грудной аорты. Развивается он через 10-12 лет после заражения, чаще у мужчин. Сифилитический аортит осложняется поражением венечных артерий, аортальных клапанов и аневризмой аорты. Из других сосудов чаще всего поражаются сосуды мозга.
Из органов системы пищеварения наиболее часто сифилисом поражается печень.
Специфические поздние изменения в ней обычно наступают через 10-12 лет после заражения и проявляются в виде отдельных гумм или хронического эпитемального мезенхимального гепатита. Диагноз труден и нередко выясняется только после исключения патологии печени другой этиологии. К числу более редких в форм висцеросифилиса относятся сифилис желудка, кишечника, легких, поражения почек и яичка. Поражение костей проявляется в виде остеопериостита или остеомиелита. Чаще всего поражаются большеберцовая кость, реже – кости верхних конечностей и головы. Поражение костей при позднем сифилисе могут сопровождаться изменениям коленных. Локтевых и лучезапястных суставов.
Врожденный сифилис.
После открытия возбудителя заболевания и введение в практику серологических методов исследования на сифилис стола основной теория плацентарной (материнской) передачи сифилиса потомству. В настоящее время мать считается единственным источником инфекции, причем бледная трепонема попадает в плод через плаценту на IV –V месяце беременности (время установления общего кровообращения между матерью и плодом). Их этого следует, что всякая мать, родившая сифилитический плод или больного ребенка, сама больна, даже в момент обследования она не имеет никаких видимых проявлений болезни. Роль отца сводится исключительно к заражению матери.
Сифилис и беременность.
Сифилис – часта причина произвольного прерывания беременности вследствие гибели плода в утробе матери; около 1/5 всех случаев привычных абортов происходит на почве сифилиса. Особенно характерны преждевременные роды мертвым мацерированным плодом и привычные преждевременные роды.
Чем свежее сифилис у матери, чем неблагополучнее исход беременности, тем опаснее он для потомства, хотя даже через много лет после заражения (у не вылеченных женщин) может родиться больной ребенок.
Заражение матери после зачатия не всегда одинаково сказывается на плоде: чем ближе к зачатию произошло заражение, тем меньше шансов на жизнь плода и нормальное окончание беременности может пройти для плода бесследно.
Клинические проявления врожденного сифилиса разнообразны.
Сифилис плода.
Смерть плода от сифилиса наступает чаще между 5-ом и 8-м месяцами беременности. Сифилитическая плацента отечная. Хрупкая, пестрая от чередования бледно-розовых очагов с застойными больших размеров и массы. Наиболее существенные микроскопические изменения обнаруживаются в зародышевой част. Пуповина всегда содержит трепонемы, которые редко содержаться в оболочках яйца.
Часть плодов гибнет рано (3-4 месяцы), главным образом от отражения материнской части плаценты. Таки плоды всегда выкидываются в мощерированном состоянии, и их органах трепонем не находят. Смерть наступает от нарушения питания. Типичные изменения наблюдаются лишь у плодов старше 5 месяцев, в их внутренних органах находятся огромное количество трепонем; чаще всего поражаются печень (в 50-60% она увеличена, содержит в изобилии трепонемы), селезенка, легкие (белая пневмония), поджелудочная и зобная железы. Почки, кости. У детей, родившихся живыми клинические проявления болезни могут быть обнаружены уже при рождении иногда он возникают позднее. В связи с этим различают ранний (до 2 лет ) и поздний врожденный сифилис.
Ранний врожденный сифилис.
Внешний вид новорожденных нередко весьма характерен: они очень худые, хилые. Глосс слабый и тонкий. Лицо морщинистое, землистого цвета, с дряблой кожей, что придает ему старческое выражение, конечности синюшны, череп деформирован. У них нередко отмечаются головная водянка и расширение вен черепа. Наряду с этим больной ребенок изредка может иметь и цветущий вид, лишь позднее обнаруживаются симптомы болезни.
Чаще всего (80%) первые признаки раннего врожденного сифилиса на коже и слизистых оболочах появляются впервые два месяца жизни ребенка. Твердого шанкра не бывает. Специфические высыпания на коже и слизистых оболочках в общем схожи с сифилидами вторичного периода у взрослых; у детей также наблюдаются пятнистые, папулезные, пустулезные сифилиды, развивающиеся в первые дни и недели жни ребенка или врожденные. Вследствие содержания в изобилии трепонем они особенно заразны ля окружающий. Полимер обычных сифилидов, у новорожденных отмечаются своеобразные, не наблюдающиеся у взрослых.
Диффузная инфильтрация кожи.
На ладонях, подошвах, ягодицах, лице, особенно на подбородке и губах. Она появляется обычно в конце первого месяца жизни ребенка. Пораженная кожа утолщается. Напряжена, гладкая, лоснится, красного или красно-бурого цвета ; на лице она обычно желтовато-коричневая. Потерявшая эластичность кожа губ нередко растрескивается при сосании. Образуя в дальнейшем характерные рубцы. С течением времени кожа ладоней и подошв становится блестящей, как бы лакированной. Процесс заканчивается шелушением. В результате диффузной инфильтрации на голове, бровях и веках нередко выпадают волосы.
Сифилитическая пузырчатка.
Нередко к ней дети рождаются или она развивается в первые дни жизни ребенка: на ладонях, подошвах появляются пузыри величиной с чечевицу, вначале прозрачные, вскоре желтоватые. Окружены буровато-красным, резко отграниченным венчиком, иногда плотноватым на ощупь. Прогноз плохой.
Сифилитический ренит.
Один из ранних и частых признаков встречается в 70% всех случаев. Вначале появляются слизистые выделения, быстро преходящие в гнойные, засыхающие в темновато-бурого цвета корки. Последние забивают отверстия носа. Затрудняя дыхание и состояние. Процесс со слизистой оболочки может прейти на хрящ кости и в результате нос деформируется (седловидный нос).
Изменения ногтей.
Встречается в 30-35% случаев. У одни больных ногти изящной миндалевидной формы, как после маникюра, у других ломкие. Исчерченные продольно и поперечно.
Поражения костей.
Отмечаются очень часто. Остеохондрит Вегенера (расстройство энхондрального окостенения) сопровождается беспрерывным плачем, усиливающимся ночью (особенно при прикосновении к ребенку, при попытке его к движению. Нередко в результате остехондрита происходит постепенное отделение диафиза от эпифиза (ложный паралич Парро); пораженная рука, или нога не двигается поднятые они падают сразу, как парализованные. Реже поражаются фаланги пальцев, особенно основные, которые становятся веретенообразными (дактилиты).
Поражение печени и селезенки.
Резкое увеличение печени и особенно селезенки – почти постоянное явление. Они плотные, увеличены. Край их закруглен. Помимо явных проявлений сифилиса, у больных детей нередко отмечаются различные дистрофии асимметрии лица. Олимпийский лоб, широкий, высокий и выпуклый кпереди; ягодицеобразный череп с резко выступающими теменями и лобными буграми. Разделенными продольной впадиной и т.д. У многих детей в возрасте до 2-х лет врожденный сифилис вообще протекает латентно, без каких-либо клинических симптомов и диагностируется только положительным серологическим реакциям в крови.
Поздний врожденный сифилис.
Заболевание проявляется чаще в возрасте от 6 до 15 лет. В соответствии с Международной классификацией болезней все клинико –серологические проявления врожденного сифилиса после 2 лет относят к позднему врожденному процессу. Диагностируется он или у больных, которые в прошлом имели симптомы раннего врожденного сифилиса, или у пациентов, у которых болезнь ранее не давала клинических симптомов, протекая латентно.
По клиническим симптомам на коже, слизистых оболочках и внутренних органах поздний врожденный сифилис в основном идентичен проявлениям, которые наблюдается у взрослых больных с третичным приобретенным сифилисом.
У больных с поздним врожденным сифилисом могут образоваться гуммы или бугорковые сифилиды на коже и слизистых оболочках. Часто поражаются кости, суставы, внутренние органы и нервная система . в ряде случаев поздний врожденный сифилис ограничивается только этими симптомами, однако могут встречаться и другие поражения. Симптомы этих поражений разделяют на безусловные и вероятные.
К безусловным (достоверным) признакам позднего врожденного сифилиса относится так называемая триада Гетчинсона:
a) аномалия развития зубов (на свободном крае верхних срединных резцов имеется полувогнутый край, зубы в форме отвертки, отстоят друг от друга, порой расходятся к наружи.
b) Паренхиматозный кератит (светобоязнь выраженный конъюнктивит и помутнение роговицы).
c) Поражение лабиринта (головокружение, шум в ушах, ослабление слуха, глухота, рано возникающая глухота может быть причиной глухонемоты).
Вероятным признакам позднего врожденного сифилиса. Которые значимы только в сочетании с положительными серологическим реакциями, патологическими изменениями спинномозговой жидкости, данными анамнеза, результатами обследования родителей. Относят саблевидные голени, радиальные рубцы Робинсона – Фурное, ягоцеобразный череп, деформации носа, сифилитические хориоретиниты и гониты. Некоторые формы нейросифилиса и поражения зубов. Кожные покровы нормальные или покрыта характерными рубцами поверхность костей то гладкая, то бугристая. Если процесс в кости не закончен, больные жалуются на боль и ломоту по ногам; реже встречается «сабельное предплечье».
Рубцы Робинсона – Фурье располагаются радиально вокруг углов рта. Губ, на подбородке и являются исходом диффузной папулезной инфильтрации в грудном возрасте. Клинически схожие рубчики могут оставаться после перенесения детьми кандидоза, пиодермии, ожогов.
Ягодицеобразный («башенный») череп развивается в результате остеопериостита лобной и теменной костей и ограниченной гидроцефами, что наблюдается у детей и при рахите.
Перенесенный в раннем детстве сифилитический насморк может привести к недоразвитию костной или хрящевой части носа и образованию седловдной или ступенчатой деформации носа (седловидный, лорнетовиный, «козлиный» нос). При позднем врожденном сифилисе на дне глаза можно наблюдать мелкие пигментированные участки. Процесс захватывает сосудистую оболочку глаза диск зрительного нерва. Хориоретинит бывает не только сифилитический. Но и туберкулезной этиологии.
Артриты (гониты или синовиты) при позднем врожденном сифилисе протекают хронически, ведут к тугопоодвижности коленных, локтевых суставов.
Поражения нервной системы при позднем врожденном сифилисе могут проявляться в идее дисексоновской эпилепсии, гемипарезов, гемиплечий, расстройств речи, спинной сухотки и прогрессивного паралича. Следует подчеркнуть, что наличие перечисленных вероятных признаков и дистрофий дает основание лишь полагать, но не утверждать наличие врожденного сифилиса. Постановке диагноза помогают результаты серологических исследований крови, особенно РИБТ.
Врожденный сифилис может наблюдаться в третьем поколении. Описаны единичные случаи сифилиса у четвертого поколения.
Прогноз.
Чем раньше установлен диагноз и проведено лечение, тем прогноз лучше. У не леченных или плохо леченных больных женщин большая часть беременности заканчивается абортами, мертворождениями или рождением нежизнеспособных вскоре погибающих детей. Чем раньше происходит заражение плода, тем меньше шансов на благополучный исход беременности. Дети, не имеющие в момент рождения проявлений сифилиса, имеют больше шансов на жизнь. Своевременное лечение, хороший гигиенический режим и уход, грудное вскармливание значительно улучшают прогноз.
Серологические реакцииДиагностика сифилиса основывается на клинических и лабораторных данных.
Среди последних чрезвычайно ценными являются серологические исследования, которые проводятся не только для подтверждения диагноза сифилиса, но и ля наблюдения за его динамикой под вилянием проводимой терапии.
Серология сифилиса сегодня представляет собой отдельную область знаний. Созданы различные реакции, получившие в разных странах государственное признание.
Важно, чтобы полученные результаты были правильно истолкованы. Чего можно достигнуть лишь при знании основ серологии. В нашей стране для серологической диагностики сифилиса в соответствии с последней инструкцией 1995 г. применяются.
- Комплекс серологических реакций (КСР), в который входят реакция связывания комплемента с трепонемным и кардиолипиновым антигенами и микрореакции преципитации (МП) с кардиолипиновым антигеном;
- Специфические (трепонемные) реакции – реакция иммобилизации бледных трепонем (РИЬП) и реакция иммунофлюоресценции (РИФ).
Указанные реакции имеют различную чувствительность специфичность и рекомендованы к применению в зависимости от поставлено задачи.
При массовых профилактических обследованиях населения на сифилис применяется микрореакция преципитации (МП) (микрореакция на стеле, или экспресметод диагностики сифилиса) с плазмой крови или инактивированной сыворотки крови обследуемых. Эта реакция становится со специальным кардиолипиновым антигеном. Результаты реакции оцениваются качественно как 4+, 3+, 2+ и отрицательные. Преимущество экспресс метода заключается в быстроте получения ответа (через 30-40 минут), небольшом объеме необходимой для анализа крови (2-3 капли плазмы), которую можно брать у пациентов из пальца.
С помощью этого экспресс –метода обследуются также лица, подлежащие периодическим медицинским осмотрам на венерические болезни. Если экспресс – метод применяется изолировано, то он является лишь отборочным тестом.
На основании его диагноз сифилис не устанавливают, а обследуемых направляют к дерматовенерологу ля дальнейшего клинического обследования и исследования их крови с помощью УСР, РИБТ, РИФ. Экспресс –метод не применяют у беременных, доноров в связи с тем, что часто дает ложноположительные результаты. Средние медицинские работники, прошедшие специальную подготовку, производят взятие крови из пальца и постановку МП. Учитывать ее результаты обязаны врачи – лаборанты.
Реакции связывания комплемента.
С трепонемным и кардиолипиновым антигенами применяются для подтверждения диагноза сифилиса при наличии активных проявлений болезни, для обследования лиц, бывших в пловом контакте с больным сифилисом, выявления латентного (скрытого) сифилиса, эффективности проводимой терапии. При обследовании больных психиатрических и неврологических стационаров. Доноров и беременных, включая лиц, направляемых на искусственное прерывание беременности.
Кровь для исследования берут в количестве 5-7 мл из локтевой вены стерильной иглой. У грудных детей кровь берут из височной вены или из надрезов на пятке.
Взятие крови производят строго натощак. И оставляют ее в чистых сухих пробирках на 2-3 ч при комнатной температуре для свертывания. Постановку КСР и специфических реакций производят в серологических лабораториях кожно-венерологических учреждений.
Принцип РСК заключается в том, что реагины, находящиеся в сыворотке крови больных сифилисом, обладают свойством вступать в соединенеия с различными антигенами. Образовавшиеся комплексы сортируют введенный в реакцию комплемент. Для индикации комплекса реагины – антиген – комплемент используется гемолитическая система (смесь эритроцитов барана с гемолитической сывороткой).
При наличии комплекса эритроциты выпадают в осадок. Что заметно не вооруженынм глазом. Выраженность гемолиза обозначается врачом ключами: резко положительная 4+, положительная 3+, слабоположительная 2+ ли 1+ и отрицательная. Кроме качественной оценки этих реакций имеется и количественная, имеющая значение в диагностике некоторых стадий сифилиса и при контроле за эффективностью терапии.
Впервые для серологической диагностики сифилиса этот принцип был введен в 1906 г. Вассерманом, Нейссером и Бруком. В качестве антигена применялся водный экстракт печени. В последующем реакцию Вассермана начали ставить и с другими антигенами, что сделало ее более чувствительной. В настоящее время в качестве антигенов рекомендовано применять кордилипиловый антиген (экстракт из сердца быка, обогащенный холестерином и лецитином) и трипонемный антиген (обработанная ультразвуком взвесь апатогенных культуральных трепонем).
Реакция связывания комплемента с кардиолипиновым и трепонемным антигенами становится положительной через 2-4 недели постепенно нарастает и достигает максимума (1:160 – 1:320 и выше) при вторичном свежем сифилисе.
Затем титр реагинов постепенно падает и при вторичном рецидивном сифилисе обычно не превышает 1:180 -1:120. среди больных с третичным сифилисом указанные реакции дают положительный результат только у 70%.
Следует подчеркнуть, что КСР не являются строго специфичным для сифилиса и в ряде случае в может давать ложноположительные (неспецифические) результаты, они могут получаться в связи с техническими ошибками (полный гемолиз, нестерильное взятие крови, недостаточная квалификация лаборантов). Ложные реакции наблюдаются у больных лепрой, малярии, иногда с ситуационными заболеваниями, новообразованиями, туберкуле, заболеваниями печени, при приеме лекарственных препаратов, а также во время беременности. При менструациях и т.д. Не рекомендуется исследовать кровь в течение первой недели после вакцинации, травм, хирургических вмешательств, при лихорадочных состояниях в течение первых 2 –х недель после родов, у новорожденных в первые 10 дней жизни, т.к. физико-химические изменения в сыворотке крови при этих состояниях могут быть сходы с теми, которые наблюдаются у больных сифилисом.
Для дифференцирования ложноположительных результатов КСР от истинных для диагностики скрытых и поздних форм, сифилиса, при подозрении на сифилитическую инфекцию, для установления ретроспективного диагноза заболевания в нашей стране рекомендуется, применять специфические серологические реакции (РИБТ и РИФ).
Для проведения специфических серологических реакций кровь в количестве 5-10 мл берут также из локтевой вены натощак. Шприц и иглу после стерилизации промывают изотоническим раствором хлорида натрия, и кровь вливают в сухую пробирку для исследования на РИФ и в стерильную пробирку для исследования на РИБТ. Постановка специфических серологических реакций на сифилис производится в специализированных лабораториях кожно-венерологических учреждений.
РИФ основана на непрямом методе определения флюоресцирующих антител. Антигеном в этой реакции служит взвесь убитых культурных бледных трепонем, фиксированная к предметным стеклам на которые наносят исследуемую и антивидовую флюоресцирующую сыворотки. Результаты РИФ определяют под люминесцентным микроскопом путем оценки свечения трепонем в препарате. При положительном результате трепонемы имеют желтовато-зеленое свечение, степень которого, обозначают плюсами от 1+ до 4+, при отрицательных результатах трепонемы не светятся.
РИФ в настоящее время ставят в нескольких модификациях (РИФ –abs, РИФ – 200).
Другая специфическая реакция на сифилис – РИБТ, предложенная в 1949 г. Р. Нельсоном и М. Мейером, основана на феномене обездвиживания бледных трепонем антигенами сыворотки крови больного в присутствии комплемента.
В качестве антигена для РИБТ используют взвесь бледных живых трепонем, полученных от зараженных сифилисом кроликов. Подсчет утративших подвижность (иммобилизированных) трепонем ведут под микроскопом. Результаты реакций оценивают в процентах от 0 до 20% – отрицательный, от 21 до 31% - сомнительная, от 31 до 50% - слабоположительная, от 51 до 100% - положительная.
РИБТ становится положительным в конце первичного периода сифилис а и остается таковой в течении е всех периодов этого заболевания, а иногда и после полноценного противосифилического лечения. При третичном сифилисе, специфический поражениях внутренних органов, нервной системы, при врожденном сифилисе, когда КСР часто отрицателен, РИБТ дает положительные результаты в 98-100% случаев. Постановка диагноза скрытого сифилиса требует обязательного подтверждения положительной РИБТ.
РИБТ может давать ложноположительные результаты, если в исследуемой сыворотке содержаться трепонемоционные вещества (антибиотики – пенициллин, тетрациклин), вызывающие неспецифическую иммобилизацию бледных трепонем.
Поэтому нельзя исследовать кровь на эту реакцию ранее 2 недель после окончания прима антибиотиков.
Серологические исследования можно использовать и для определения поражения сифилисом нервной системы. Исследуя спинномозговую жидкость больного. Ее исследуют также на наличие белка, ферментных элементов. Которые свидетельствуют о патологии и помогают диагностировать ту или иную форму нейросифислиса. Спинномозговую жидкость получают при люмбальной пункции. Проведенная асептическая, она не представляет никакой опасности и может быть осуществлена врачом даже в амбулаторных условиях.
Серологические исследования спинномозговой жидкости показаны во всех случаях сифилиса ЦНС.
Принципы лечения.Непременным условием выздоровления больных является рано начатое, энергичное и умело проводимое лечение.
Современные принципы лечения сифилиса базируются на многочисленны теоретических положениях, данных экспериментальных исследования и клинических наблюдений.
Прежде чем приступить к специфическом у лечению, необходимо обосновать диагноз сифилиса, клинически и подтвердить его лабораторно. Следует помнить, к чему приводит этот диагноз, как он влияет на дальнейшую судьбу человека. Лечение сифилиса, должно быть строго индивидуальным, вытекать из особенностей организма заболевшего, периода болезни, формы ее, условий труда и быта, перенесенных заболеваний и т.д. Больной в период лечения должен соблюдать особый режим. Соблюдение лечебно-оздоровительного режима, во многом определяют общее состояние больного и тем самым позволяют полноценно проводить противосифилитическое лечение. Большое значение имеет и вспомогательное лечение. Независимо от стадии заболевания необходимо прибегать к общеукрепляющей терапии (питание, витамины и т.д.) для стимуляции защитных и компенсаторных механизмом организма.
Современные специфические средства отличаются мощным действием на возбудителя заболевания. Однако при назначении их следует учесть противопоказания к каждому из противосифилических препаратов, а также общее состояние больного.
В настоящее время венерологи применяют для лечения сифилиса в основном следующие группы лекарственных препаратов: антибиотики, преараты висмута и йода. К применению каждого из этих средств имеются свои показания и противопоказания.
I. Антибиотики.
Они по праву заняли главенствующее место благодаря прекрасным Терапевтическим качеством и хорошей переносимости. Для лечения больных заразными формами сифилиса применяют препараты группы пенициллина: бензилпенициллиновая натриевая соль, Бициллин -1, Бициллин -3, Бициллин -5. Суммарная доза препаратов группы пенициллина зависит от периода болезни и определяется врачом в соответствии с принятой в нашей стране в 1988г «Инструкцией по лечению и профилактике сифилиса».
II. Препараты висмута
В 1921 г. в терапию сифилиса Сазераком и Левадити был внедрен висмут, который быстро и прочно вошел в арсенал противосифилитических средств. Наиболее благоприятные препараты висмута являются: Бийохинал, Бисповерал и т.д.
При введении препаратов висмута в организм он разносится током крови, откладывается и длительно удерживается во внутренних органах, вызывая раздражение их нервно- рецепторных зон. Противопоказаниями к применению висмутовых препаратов являются: заболевания почек, альвеолярная пиорея, туберкулез, сахарный диабет, болезни сердца.
III. Препараты йода.
Общее признание в качестве специфического средства при сифилисе йодистые препараты получили в 1830 г. благодаря работам Цоллеса. Препараты йода, широко применяются сейчас при лечении больных третичным сифилисом (для ускорения рассасывания сифилитических инфильтратов) в перерывах между курсами.
Чаще йод применяют в форме раствора йодида калия 2-12% по 2-3 ст. ложки в день после еды, лучше в молоке. Реже применяют раствор Люголя, таблетки Сайодин.
Критерии излеченности больных сифилисом.
На сегодняшний день, к сожалению, абсолютных и надежных критериев излеченности не существует, хотя сомнений в излечимости от этой инфекции у врачей нет.
В настоящее время факт излеченности устанавливается на основе длительного наблюдения за больными после окончания специфического лечения в течение 1-3-5 лет диспансерного наблюдения. В соответствии с имеющимися инструкциями лица, получавшие превентивное лечение, могут быть сняты с учета через 6 месяцев диспансерного наблюдения. При вторичном в течении 3 лет, при третичном скрытом 5 лет диспансеризации.
ПрофилактикаЗаключается в своевременной диагностике сифилиса, полноценном лечении, санитарно – просветительной работает среди населения, в устройстве быта и ликвидации безработицы, проституции.
Несмотря на то, что в распоряжении современной медицины имеются эффективные методы диагностики и терапии, сифилис приобрел эпидемическое распространение как в развитых, так и в развивающихся странах.
Литература
1. Лекции по микробиологии.
2. К.Д. Пятин, Ю.С. Кривошеин Микробиология уч. 1989. Москва.
3. Б.И. Зуднин Кожные и венерические болезни. Соква «Медицина» 1990г.