
Рефераты по рекламе
Рефераты по физике
Рефераты по философии
Рефераты по финансам
Рефераты по химии
Рефераты по хозяйственному праву
Рефераты по цифровым устройствам
Рефераты по экологическому праву
Рефераты по экономико-математическому моделированию
Рефераты по экономической географии
Рефераты по экономической теории
Рефераты по этике
Рефераты по юриспруденции
Рефераты по языковедению
Рефераты по юридическим наукам
Рефераты по истории
Рефераты по компьютерным наукам
Рефераты по медицинским наукам
Рефераты по финансовым наукам
Рефераты по управленческим наукам
Психология и педагогика
Промышленность производство
Биология и химия
Языкознание филология
Издательское дело и полиграфия
Рефераты по краеведению и этнографии
Рефераты по религии и мифологии
Рефераты по медицине
Рефераты по сексологии
Рефераты по информатике программированию
Краткое содержание произведений
Реферат: Пропедевтика внутренних болезней
Реферат: Пропедевтика внутренних болезней
Терапия – обл. медицины, изучающая причины, клиническое проявление, лечение и проф. заболеваний вн. органов. Она начинается с пропедевтики внутренних болезней – введение в терапию, предварительное обучение.
Пропедевтика – это диагностика – учение о методах распознавания болезней.
Диагноз – распознавание – краткое заключение о сущности заболевания выраженное с помощью медицинской терминологии.
DS – предварительный и окончательный.
Болезнь- реакция организма на его повреждение, в результате воздействия на него различных внешних и внутренних факторов.
Здоровье- состояние полного физического, психического и социального благополучия, а не только отсутствие болезней и недугов. Характеризуется тремя показателями-
- отсутствие повреждений
- достаточная приспособляемость к окружающей среде
- хорошее самочувствие (субъективно).
Нозология – учение о болезни.
Периоды болезней.
- Скрытый (латентный, инкубационный) – внешних проявлений болезни нет;
- Продромальный (период между первыми симптомами и разгаром болезни);
- Период полного развития болезни;
- Период реконвалесценции;
Характеры течения болезни.
- Острый
- Подострый
- Хронический
Течение:
– рецидив (обострение)
- ремиссия (улучшение)
- осложнения
- исход: выздоровление, длительная ремиссия, переход в хроническую форму, смерть EXITUS LETALIS(преждевременная, клиническая, биологическая)
Реабилитация- возвращение больного к трудовой деятельности.
Диспансерное наблюдение- наблюдение пациента, с какой либо патологией в условиях лечебного учреждения.
Этиология- учение о причинах болезни.
- Физический фактор- охлаждение, ожёг, радиация.
- Химический - щелочи, кислоты, яды, уксус.
- Механический - повреждения
- Биологические - бактерии, мухи, вши.
- Психогенные – стрессы
- Социальные – голод, безработица.
- Наследственность.
- Нарушение питания – избыток, недоедание.
Патогенез – механизм развития болезни.
Симптом – проявление болезни, признак. Может быть ощущением больного – субъективным и объективным (при обследовании).
Синдром – сочетание симптомов
История болезни – медицинский документ, который заводится на стационарного больного.
Амбулаторная карта – краткая история болезни на поликлинического больного.
Назначение истории болезни – фиксирует данные, полученные при обследования больного врачом. Это юридический документ хранится 25 лет. Это финансовый документ – проверяется страховой компанией и по ней выдаётся справка о нетрудоспособности.
Схема истории болезни.
- Паспортная часть
- Субъективные методы – жалобы, ANAMNESIS MORBI, ANAMNESIS VITAE.
- Объективные методы обследования (STATUS PRAESENS – настоящее состояние) – осмотр(INSPECTIO)
![]() - органы
дыхания осмотр
- органы
дыхания осмотр
- кровообращения пальпация
- пищеварения перкуссия
- мочевыделения аускультация
- Диагноз
- при поступлении
- клинический (через 3-7 дней)
- окончательный - при выписке (основной, сопутствующий, осложнения)
- дифференциальный.
Разделы истории болезни
- Паспортная часть
- Ф. И О
- возраст, адрес
- проффесия, место работы
- кем отправлен
- на чем доставлен
- дата поступления
- диагноз при поступлении
- Субъективные методы обследования (опрос) – информация даётся самим пациентом, родственниками больного или свидетелями болезни.
I. жалобы больного на день курации (дата)
Вопрос – « Что вас беспокоит?»
« На что вы жалуетесь?»
Ознакомившись с основными жалобами, детализировав их, надо расспросить больного о жалобах со стороны других органов и систем.
II. ANAMNESIS MORBI
– описать течение болезни в хронологическом порядке - когда заболел, как оно началось, как протекало, какое лечение, какое исследование, эффект лечения, причина госпитализации.
III. ANAMNESIS VITAE
- где родился, как рос и развивался, образование и проффесия (контакт с проффесиональной вредностью), служба в армии, у женщин – гинекологический анамнез (с какого возраста месячные, беременность, роды, аборты, выкидыши, климакс)
- вредные привычки (сколько курит, алкоголь, наркотики)
- семейное положение
- наследственность (только близкие)
- аллергологический анамнез (указать на что аллергия, если нет, то пишем – аллергию отрицает)
- вирусный гепатит (маркировать историю болезни и указать год)
- венерологические заболевания и туберкулёз
- гемотрансфузии и реакции на них
- перенесенные заболевания (травмы, операции с указанием года и диагноза)
- Объективные методы обследования. Осмотр – больной раздет по пояс, проводится при естественном освещении(habitus – общий вид больного)
|
Что осматриваем |
Что пытаемся высмотреть |
| Общее состояние |
Удовлетворительное – симптомы болезни не мешают активности больного. Средней тяжести. Тяжёлое и крайне тяжелое (выраженная клиника болезни) – активные действия совершает с трудом, в основном находится в постели, сознание ясное или спутанное. |
| Положение больного | Активное, пассивное (больной не может сам изменять положения, так как слабый, беспомощный, без сознания), вынужденное (принимает больной для облегчения своего состояния) |
| Сознание | Ясное, оцепенение stupor(глубокое торможение, на вопросы отвечает медленно, с опозданием, дезориентирован во времени и пространстве), supor отупение (спячка, словесный и речевой контакт отсутствует, но сохранена реакция на болевые раздражители), кома (полная утрата сознания с отсутствием рефлексов и реакции на боль), бред (тихий, буйный, галлюцинации). |
| Выражение лица |
- спокойное - страдальческое (одутловатое – при отёках; лихорадочное – при гипертермии; «лицо Гиппократа» - при перитоните).
|
| Конституция (устройство, сложение) |
Может быть - нормостеническое - астеническое - гиперстеническое Указать рост и вес. Индекс Кетле (ИМТ)= вес/рост м. кв. Меньше 18 – недовес 20-25 – идеально 25-30 – лёгкий перебор, предожирение. 30-35 – ожирение 1 стадии. 35-40 – ожирение 2 стадии. Больше 40 – ожирение 3 стадии или смертельная полнота. |
| Температура. | |
| Кожа |
Цвет – физиологической окраски - бледная (малокровие, сосудистая недостаточность) - цианотичная (ССС и ДН) - землистый оттенок (рак) - желтушная - vitiligo - влажность (умеренная, повышенная, сухая, шелушение, эластичность) - тургор – складка кожи на тыле ладони – сохранён (норма), понижен (обезвоживание, старики) - сыпи указать где - кровоизлияния если есть - видимые опухоли - рубцы |
| Волосы |
- выпадение - облысение - ломкость |
| Ногти |
- форма «часовых стёкол» - при хроническом заболевании лёгких - «барабанные палочки» |
| Слизистые (рот, губы, нос, глаза) |
Цвет - чистые - бледные - гиперемия - желтушная (гепатит) Высыпания (Herpes) |
|
Подкожная клетчатка _________________________________________ Лимфатические узлы КМС |
- измерение толщины складок под лопаткой. В норме 1,5-2см. М.б. развита – умерено - чрезмерно - слабо - ожирение (избыток питания, эндокринная патология) - кахексия (рак, туберкулёз) - отёки (локализация; м.б. общие при заболевание почек и ССС и местные – венозная недостаточность) Последовательность осмотра и пальпации – - затылочные - околоушные - подчелюстные - шейные - над и подключичные - подмышечные - локтевые - паховые - подколенные - подбородочные. Форма - овальная - круглая (сравнивают с орехом, горохом, фасолью) Консистенция - твёрдая (плотная) - мягкая (эластичная) Сращение (спаянность) – между собой и окружающими тканями. Боллезненость – при раке б. б.; при воспалении – болезненны. - развитие правильное - искривлены - деформация сустава (атрофия мышц) - отсутствие конечности - болезненность при пальпации - парез - паралич |
Специальные методы исследования.
Пальпация
– ощупывание. Метод исследования основанный на осязании, ощущении при ощупываниями пальцами.
Правило – руки д. б. тёплыми, чистыми, с короткими ногтями, движения д. б. мягкими и осторожными – проводят одной рукой или двумя руками (бимануально)
Она м. б. поверхностная – ладонь лежит плашмя и глубокая – проводится пальцами.
Проводят с целью изучения физических свойств тканей и органов, определяют их расположение и патологические процессы.
Перкуссия
– выстукивание (через кожу). Она м. б. громкая (с нормальной силой перкуторного звука) и тихая (для определения границ и размеров органа).
Перкуторный звук зависит от количества воздуха в органах, эластичности, напряжения.
Правила перкуссии –
- Больной раздет по пояс.
- Помещение д. б. тёплым, руки тёплыми.
- Третий палец левой руки плотно прижат к телу, соседние пальцы раставленны в стороны и также плотно прижаты.
- Третий палец правой руки согнут под углом 90.
- Сгибание только в лучезапястном суставе.
- Удары наносят перпендикулярно в область 2 фаланги 3 пальца левой руки.
- Удары д.б. короткие и отрывистые, одинаковой силы.
Перкуссия м.б. : топографическая – с целью определения границ органа – идут от ясного звука к тупому;
- палец расположен параллельно искомой границе;
- границу тупости определяют по наружному краю пальца.
и сравнительная – перкутируются симметричные участки тела.
Перкуторные звуки –
- Ясный, лёгочный звук - в норме под лёгкими или органом, содержащим газ или воздух. Он м. б. укорочен или притуплён, когда в плевральной полости жидкость или раке лёгкого, т. Е. уменьшение или исчезновение воздуха на участке лёгких.
- Коробочный – при эмфиземе лёгких
- Тимпанический – в норме над кишечником и желудком, где газ и вода.
- Тупой в норме над органами без воздуха – печень, селезёнка
Аускультация – выслушивание звуков возникающих в организме.
Есть:
- непосредственная (ухо к телу больного)
- посредственная (стетоскоп, фонендоскоп)
Правила
- тёплое помещение
- больной раздет по пояс
- выслушивают стоя, сидя, лёжа в положении, когда удобно больному и врачу
- в помещении тишина
- выслушивают вдох, выдох
- прикладывают фонендоскоп к телу плотно.
Дополнительные методы:
- Лабораторные
- клинические (кал, моча, кровь, мокрота, желудочный сок, желчь)
- биохимические (кровь, моча)
- бактериологические (кровь, моча)
- иммунологическая (определяют антитела, маркеров гепатита, СПИДА)
- гистологические (ткани)
- цитологические (клетки)
- Инструментальные
- эндоскопические
- радиоизотопные (сканирование, сцинтиграфия, УЗИ всех плотных органов)
- функциональные (ЭКГ, ВЭМ, ХМТ)
3. Рентгенологические (графия, скопия)
4. Биопсия.
Диагноз ставится на основании:
- Субъективных методов обследования (жалоба, история болезни и жизни).
- Объективных методов (осмотр, пальпация, перкуссия, аускультация)
- Дополнительных методов (указать всё, что сделано)
Нозологии:
Бронхит – воспаление слизистых бронхов.
Пневмония – воспаление в лёгких.
Абсцесс – гнойник в лёгких.
Бронхоэктатическая болезнь – гнойное заболевание в лёгких.
Бронхиальная астма – заболевание, протекающее с приступами удушья.
Плеврит – воспаление листков плевры (м.б. сухой и экссудативный).
Рак лёгкого – злокачественная опухоль лёгкого.
Туберкулёз лёгких – инфекционное специфическое заболевание.
Пневмокониоз – проффесиональное пылевое заболевание.
Эмфизема лёгких – вздутие лёгких из-за разрушения альвеолярных перегородок.
Пневмоторакс – попадание воздуха в плевральную полость.
Жалобы.
Кашель – одна из основных жалоб. Рефлекторный акт, возникающий при раздражении дыхательных путей слизью, инородными телами.
Он м.б.
- Сухой (не продуктивный)
- Влажный (продуктивный)
Мокрота м.б.
- Серозная (жидкая, прозрачная).
- Слизисто-гнойная (бронхит, пневмония).
- «Ржавая» (крупозная пневмония).
- «Стекловидная» (Б.А.)
- Алая, пенистая (лёгочное кровотечение)
- «Малиновое желе» (рак лёгких)
- Желто-зелённая (гнойное заболевание лёгких)
Количество м.б.
- «Полный рот с утра»
- Однократное в количестве 200-500 мл. (абсцесс лёгкого)
- В течении дня (пневмония, бронхит)
Причина кашля – стекание слизи из носа по задней стенке глотки.
Кашель м.б.
- Приступообразный
- Постоянный
- Периодический
Боли в грудной клетке (синдром боли в грудной клетке) – боль связана с вовлечением в процесс плевры. Легкие не болят (паренхима лёгких болевых рецепторов не имеет).
Боль при кашле, при глубоком вдохе.
 Плеврит
Длится
Плеврит
Длится- Пневмония часы,
- Бронхит сутки.
Боль по ходу межреберий – боль усиливается при дрожании туловища, при пальпации мышц грудной клетки – межрёберная невралгия, миозит, остеохондроз (длится часы, сутки).
Боль за грудиной, не связанная с дыханием, снимающаяся нитроглицерином – стенокардия (длится минуты)
Одышка (синдром ДН)
Затруднение дыхания, чувство нехватки воздуха, изменение глубины, частоты и ритма дыхания. ЧДД в норме 16-20.
Одышка м.б. –
- Инспираторная (затрудненный вдох) – невроз, отёк лёгких.
- Экспираторная (затрудненный выдох) – Б.А. из-за бронхоспазма.
- Смешанная – отёк лёгких
Одышка в виде приступа удушья (синдром бронхоспазма) характерно для Б.А.
Интоксикационный синдром. Озноб, головная боль, слабость, понижение аппетита, потливость.
Причины –
- Инфекции (бактерии, вирусы)
- Токсины (эндогенные и экзогенные)
- Аллергия, рак
Кровохаркание (синдром кровопотери), кровотечение.
- примесь крови в мокроте, а при кровотечении массивное отхождение крови. Признак – рака, ТВ, травмы и инфаркта лёгкого, гнойных заболеваний.
Лихорадка Febris:
(синдром гипертермии). Причина: инфекции – субфебрильная до 38 С, фебрильная – 38-39 С, высокая 39-40 С, чрезмерная – 40 и выше.
Осмотр: больной обнажен по пояс.
- дыхание через нос: свободное, затрудненное
- голос: ясный, осиплый, отсутствует
- форма г/к: в виде усеченного конуса, соответствует телосложению. При патологии г/к бывает: эмфизематозная (бочкообразная) – у хронических лёгочных больных; паралитическая (астеническая), инфизиматозная, рахитическая – при искривлении позвоночника; воронкообразная – сколиоз; грудь «сапожника» - кифоз; углубление в нижней части г/к – лордоз.
Движение г/к при дыхании: в N обе половины симметрично участвуют в акте дыхания, при плеврите, раке, пневмонии будет отставание больной половины г/к. Выбухание – признак экссудативного плеврита.
Тип дыхания: грудной, брюшной, смешанный.
![]() Одышка: при
лихорадке, пневмонии, БА, бронхите, плеврите. Указать тип одышки – м.б.:
тахипноэ( 20), брадипноэ, апноэ, удушье.
Одышка: при
лихорадке, пневмонии, БА, бронхите, плеврите. Указать тип одышки – м.б.:
тахипноэ( 20), брадипноэ, апноэ, удушье.
![]() Цианоз (синюшность) –
признак СС и ДН, обусловленный накоплением в крови карбоксинов
гипоксемия: акроцианоз (кончики пальцев, носа, щёки, уши, губы); диффузный.
Цианоз (синюшность) –
признак СС и ДН, обусловленный накоплением в крови карбоксинов
гипоксемия: акроцианоз (кончики пальцев, носа, щёки, уши, губы); диффузный.
Положение тела: при ДН больной занимает положение ортопноэ – сидя на кровати опираясь руками о край, приподняв плечевой пояс.
Пальцы в виде «барабанных палочек» и «часовых стёкол» - признак хронических гнойных заболеваний лёгких.
Пальпация г/к.
Проводится обеими руками по симметричным участкам тела.
- болезненность мышц (миозит)
- в межреберных промежутках (межрёберная невралгия)
- увеличение лимфатических узлов (подмышечных, шейных) – при раке
- определение голосового дрожания: проведение голоса по поверхности г/к – больной говорит 33, 34, трактор и в норме оно одинаково проводится с обеих сторон. М.б. ослаблено – в норме у полных людей; при плеврите, закупорке бронхов, раке, пневмотораксе, эмфиземе – ослаблено и не проводится совсем при выпотном плеврите и раке. Усилено – когда будет уплощение лёгочной ткани при пневмонии и ТВS, когда в лёгких происходит спадение легочной ткани.
Перкуссия г/к
М.б I. Сравнительная – сверху вниз, слева направо по симметричным участкам.
Правило верхушки:
- Палец II ключицы
- По межреберьям, палец II рёбрам (слева только до третьего ребра, сердечная тупость)
- Под ключицей лежит первое ребро, пальцы буквой V для отсчёта межреберий.
Перкуторные звуки м.б.:
- Лёгочный (ясный) идёт колебание эластичной стенки альвеол наполненных воздухом – N.
- При патологии притуплён или тупой: чем меньше воздуха в лёгочной ткани, тем больше притупление.
Причины безвоздушности: пневмония, рак, отёк, экссудативный плеврит.
![]() Глубина проникновения
перкуторного звука 4-5 см. глубоко лежащие слои не обнаруживаются. Если
толщина выпота в плевральной полости не менее 6см.
Глубина проникновения
перкуторного звука 4-5 см. глубоко лежащие слои не обнаруживаются. Если
толщина выпота в плевральной полости не менее 6см.
![]() звук тупой
т.к. воздух вытеснен из альвеол.
звук тупой
т.к. воздух вытеснен из альвеол.
- Коробочный звук – возникает при увеличении воздушности лёгочной ткани.
- Тимпанический – при пневмотораксе, когда лёгкое оттеснено от г/к из-за проникновения воздуха в плевральную полость и при абсцессе лёгкого.
II. Топографическая (определение границ лёгких). Слева спереди не определяют из-за COR.
- среднеключичная линия – VI ребро (L)
- передняя подмышечная VII ребро
- средняя подмышечная VIII ребро
- задняя подмышечная IX ребро
- задняя лопаточная IX- X ребро
Смещение границ книзу будет при эмфиземе лёгких.
Подвижность лёгочного края
Определяется по средней подмышечной линии, рука больного за головой: максимальный вдох – перкутируем до притупления. Максимальный выдох – то же самое. В N 6-8 см. Ограничение подвижности при эмфиземе лёгких.
Аускультация лёгких
Выслушиваем сверху вниз, слева и справа г/к (симметричные участки), лёжа, сидя, стоя. В помещение тихо и тепло. Просим пациента задержать дыхание, фонендоскоп прижимать плотно.
Дыхательные шумы в норме
- Везикулярное (альвеолярное) – образуется от наполнения альвеол воздухом и похоже на букву «Ф» на вдохе. Слышим на вдохе и первой трети выдоха.
Ослабление м.б.: физиологическое у полных людей и патологическое при эмфиземе, пневмонии, плеврите, раке. Может не выслушиваться при раке и плеврите. Отсутствие дыхания м.б. при астматическом статусе – «немое лёгкое» из-за закупорки бронхов вязким секретом.
Усиление м.б.: физиологическое у худощавых людей и детей (пуэрильное); патологическое при бронхите «жёсткое дыхание» (набухшая слизистая сужает просвет бронхов)
- Бронхиальное – выслушивается в норме над трахеей, гортанью и сзади на уровне VII ш.п. на вдохе и на выдохе, похож на букву «Х» на выдохе, возникает при прохождении воздуха через голосовую щель. Будет патологическим там, где оно не должно выслушиваться (пневмония, рак, плеврит).
Патологические (добавочные) шумы:
- Хрипы
- Крепитация
- Шум трения плевры.
Хрипы – сухие и влажные (при выслушивании просим больного покашлять и глубоко подышать).
Сухие хрипы: возникают в бронхах при накоплении вязкого секрета, который натягивается струёй воздуха, как струна и образуется звук. Выслушивается на вдохе и на выдохе.
М.б. свистящие, жужжащие, а также слышимые на расстоянии (дистанционные). При бронхите, БА – над всей поверхностью лёгких, на ограниченном участке – рак, ТВ.
Влажные хрипы – при прохождении и лопании пузырьков воздуха через жидкий секрет в бронхах. Выслушивается на вдохе и на выдохе. М.б. мелкопузырчатые и крупнопузырчатые.
Выслушиваются при бронхите, пневмонии, абсцессе, отёке лёгкого, ТВS, бронхоэктазе.
Над всей поверхностью – бронхит, отёк, на ограниченном участке – пневмония, бронхоэктазы, абсцесс.
Крепитация (плеск) – возникает в альвеолах только на вдохе, когда идёт разлипание стенок альвеол, склеенных экссудатом. Звук напоминает треск волос над ухом. Возникает при пневмонии, ТВS, пневмосклерозе, застое в лёгких, отёке лёгких.
Шум трения плевры – в норме скольжение листков плевры безболезненно и бесшумно. При сухом плеврите из-за фибринозных отложениях на листках, трение их вызывает боль и при аускультации шум трения плевры. Выслушивается на вдохе и на выдохе.
Бронхофолия – определение голосового дрожания с помощью фонендоскопа.
Дополнительные методы:
Лабораторные:
- ОАК (при воспалении лейкоцитоз со сдвигом влево, повышено СОЭ)
- Анализы мокроты – общий: микроскопия осадка – много лейкоцитов (бронхит, пневмония, абсцесс); эозинофилов (БА); эритроцитов (лёгочное кровотечение); альвеолярных клеток (пневмония); эпителиальных клеток (рак); спирали Кушмана и кристаллы Шарко-Лейдена (БА).
- на Б.К + 3-х кратная бактериоскопия (ТВ).
- на бак. посев и чувствительность к антибиотикам.
- на атипичные клетки.
Рентгеновские: флюорография, рентгенография, бронхография (проходимость бронхов), томография, компьютерная томография.
Инструментальные: с лечебной и диагностической целью – бронхоскопия (проходимость бронхов, бронхоэктатическая болезнь), плевральная пункция (атипичные клетки, БК), ЭКГ (тахикардия, увеличение правого отдела Cor), биопсия лёгкого, спирография (ЖЕЛ, ОФВ), пикфлоуметрия – измерение пиковой скорости выдоха, в норме 300-400.
![]() Нозологии: Стенокардия (гр.
жаба) – синдром острой коронарной недостаточности из-за дефекта коронарного
кровотока.
Нозологии: Стенокардия (гр.
жаба) – синдром острой коронарной недостаточности из-за дефекта коронарного
кровотока.
ИМ – острый коронарный синдром.
![]() Миокардит
Миокардит
Эндокардит Воспаление
Перикардит оболочек Cor
Аритмия – нарушение сердечного ритма.
Пороки Cor – дефект клапанного аппарата.
![]() АГ
- САД и ДАД.
АГ
- САД и ДАД.
Обморок – кратковременная потеря сознания.
![]() Шок (коллапс) –
САД 80 мм.рт.ст.
Шок (коллапс) –
САД 80 мм.рт.ст.
Жалобы.
Боль – синдром кардиолгии – попросить показать, где болит.
Локализация за грудиной – стенокардия.
Связь с физ. нагрузкой и эмоциями – на пике нагрузки: стенокардия; после нагрузки: остеохондроз, невроз.
Продолжительность: от 1 мин. до 15 мин. – стенокардия; больше 30 мин. – ИМ; меньше 1 мин. – невроз.
Иррадиация: в левую руку, лопатку, плечо, шею – стенокардия (м.б. вправо).
Характер боли: давящая, сжимающая – стенокардия, ИМ; острая, колющая – невроз, остеохондроз.
Чем купируется: нитроглицерин – стенокардия; валериана – невроз; анальгин – остеохондроз.
Одышка – синдром СН. Вначале при сильной нагрузке, а далее в покое.
Сердцебиение (тахикардия).
Перебои (синдром аритмии).
Отёки – отёчный синдром или синдром ХСН. В начале на ногах к вечеру, к утру проходят, затем не проходят + появляется асцит, гидроторакс, гидроперикардит, анасарка. Сердечные отёки возникают из-за венозного застоя, что ведёт накапливанию жидкости в тканях. Есть скрытые отёки, их определяют методом взвешивания и суточного диуреза; явные – методом пальпации. Пастозность – не явно выраженные отёки.
Другие жалобы: ГБ – синдром АГ; обморок – синдром ССН.
Осмотр.
- Вынужденное положение тела (ортопноэ) – разгружается МКК.
- Цианоз – ССН или м.б. бледность при S.Н.
- Отёки – отёчный синдром.
Осмотр области Cor.
- Сердечный горб (если порок Cor с детства).
- «Пляска каротид» - видимая на глаз пульсация артерий при недостаточности аортального клапана.
- Набухание шейных вен из-за перегрузки МКК.
Пальпация.
- определение верхушечного толчка. В норме он расположен на 1-1,5 см. кнутри от среднеключичной линии (V межреберье). Рука расположена запястьем к грудине, пальцы в подмышечной области. Мякотью указательного пальца определяют площадь. В норме = 2 см.2 Если больше – признак гипертрофии левого желудочка (АГ, пороки Cor), и называют развитой. Определяют также «кошачье мурлыкание» - диастолическое дрожание г/к при митральном стенозе.
Перкуссия.
Определение границ относительно сердечной тупости (больной лежит или стоит). Проводят тихо.
Правая граница – по среднеключичной линии справа до печёночной тупости, вверх на один палец, палец параллельно грудине. Норма – 1-1,5 см. от края.
Верхняя граница – по парастернальной линии слева до притупления. В норме это III ребро.
Левая граница – соответствует верхушечному толчку. Идёт от переднеподмышечной линии по V межреберью до притупления.
Расширение границ будет при АГ, пороках и называется – кардиомегалия.
Аускультация.
В норме выслушиваются два тона.
I тон (систолический) – образуется захлопыванием митрального и 3-х створчатого клапана + напряжение миокарда при сокращении.
II тон (диастолический) – образуется закрытием аортального клапана лёгочного ствола и ударом крови о них при обратном токе.
Правила выслушивания: больной раздет по пояс, тишина, слушать стоя, сидя, лёжа на боку после физической нагрузки. Попросить пациента задержать дыхание.
Точки аускультации (метод «8»)
- Верхушка Cor по среднеключичной линии V м/р. – точка выслушивания митрального клапана.
- II м/р. справа у грудины – Аорта и её клапаны.
- II м/р. слева у грудины - лёгочный ствол.
- На мечевидном отростке - 3-х створчатый клапан.
- Место прикрепления III-IV ребра к грудине слева. Точка прослушивания аортального клапана (точка Боткина – Эрба).
Тоны м.б.:
- Ослабленные. Если умерено, то приглушены, если очень – глухие.
- Усилены (акцент).
- Ослабление обоих тонов: полные люди, миокардит, кардиосклероз, коллапс, ИМ.
- Усиление обоих тонов: у худых и после физической нагрузки.
Если мы слышим акцент первого тона на верхушке, а на аорте этого нет – митральный стеноз. Ослабление первого тона на верхушке – недостаточность аортального и митрального клапана. Акцент второго тона на аорте – АГ. Акцент второго тона на Arterie Pulmonalae – перегрузка МКК.
I тон лучше выслушивается на верхушке, II на аорте и Arterie Pulmonalae.
Шумы Cor
- это звуковые явления, они м.б.:
1. Функциональные – в анатомически не измененном Cor (беременность, гипотония, анемия, в период роста).
2.Органические – в анатомически измененном Cor.
Выслушивают шумы в точках аускультации. При перикардите м.б. шум трения перикарда – выслушивается над грудиной.
Дополнительные методы.
Исследования PS (колебания стенки артерий синхронно с систолой).
Правило:
1. Исследовать сразу с обеих рук – синхронность.
![]()
![]() 2. Пальпируется 3-мя
пальцами.
2. Пальпируется 3-мя
пальцами.
3. В N – 60-80, тахикардия, брадикардия.
4. Ритмичность – считать за 15 или 30 сек., при аритмии за 1 мин.
Аритмия м.б.: мерцательная (считать дефицит PS); пароксизмальная (PS= 150-200); экстрасистолия (внеочередное сокращение Cor).
- Напряжение – напряжен при АГ; мягкий при гипотонии; нитевидный при шоке, коллапсе.
- Наполнение – жесткий при АГ; слабый – гипотония.
Измерение АД
Классифицировать АД по ВОЗ (1999г.)
| Систолическое | Диастолическое | |
| оптимальное | <120 | <80 |
| нормальное | <130 | <85. |
| Пограничное нормальное | 130-139 | 85-89 |
| Гипертония I степень (мягкая) | 140-159 | 90-99 |
| пограничная | 140-149 | 90 |
| Гипертония II степень (умеренная) | 160-179 | 100-109 |
| III степень (тяжёлая) | >180 | >110 |
| Изолированная систолическая гипертония (у лиц старше 55 лет) | >140 | <90 |
| пограничное | 140-149 | 90 |
ЭКГ – запись электрических потенциалов возникающие в рабочем Cor.
УЗИ Cor – размеры, пороки, зоны некроза.
Велоэргометрия – ЭКГ с нагрузкой.
Rg г/к и лёгких.
Коронароангиография – вводят контрастное вещество и делают Rg.
Мониторование по Холтеру – суточная запись ЭКГ.
БАК (биохимия крови) – протромбин; холестерин в N= 3,6-5,2 ммоль/л, если больше 6,2 – группа риска; сахар крови, ферменты.
![]()
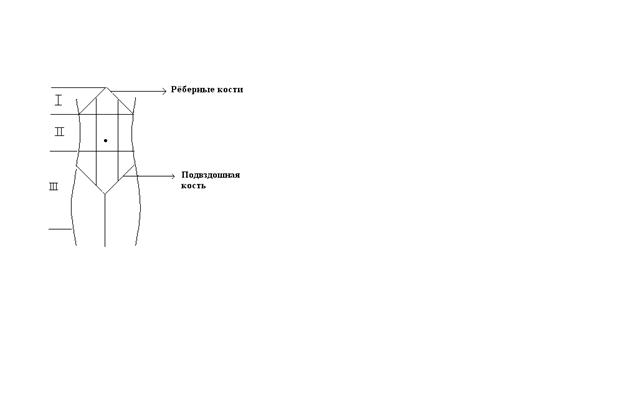
1 2 3 I – все, что выше пупка – эпигастрий.
II – мезогастрий.
4 5 6 III – гипогастрий.
7 8 9 1. правая подрёберная область (правое подреберье).
2. эпигастральная область.
3. левая подрёберная область (левое подреберье).
4. правая подвздошная
5. околопупочная
6. левая подвздошная
7. правая паховая
8. надлобковая
9. левая паховая.
Нозологии: Эзофагит – воспаление слизистой пищевода.
Гастрит – воспаление слизистой желудка.
Язвенная болезнь – изъязвление слизистой желудка и d.
Синдром раздраженного кишечника – расстройство моторной и секреторной функции кишечника.
Жалобы.
Дисфагия – расстройство глотания в виде чувства инородного комка инородного тела в пищеводе, невозможно сделать глоток. Причины: эзофагит, рак.
Боль: 1. висцерального происхождения – связанная со спазмом или растяжением полого органа воспалительным или опухолевым процессом. Локализация нечёткая.
2. соматическая (перетониальная) – возникает, когда воспалительный процесс раздражает окончания нервов расположенных в париетальном листке брюшины. Они локализованы, постоянные, имеют острый или режущий характер, усиливающиеся при движении тела, перемещении положения тела и сопровождающиеся напряжением мышц передней брюшной стенки. Попросить больного показать, где болит.
Локализация – эпигастральная область (гастрит, ЯБ); вокруг пупка (тонкий кишечник); слева от пупка (панкреатит); гастродуоденальная область (желчный пузырь, печень, ЯБ).
Характер боли – приступообразные; периодические; постоянные; сезонные, ночные (ЯБ).
Иррадиация – позвоночник (ЯБЖ, опоясывающий панкреатит).
Связь с приёмом пищи – ранние: через 30 мин. после еды (ЯБЖ), поздние или голодные (ЯБd).
Интенсивность – нестерпимые, невыносимые, острые, коликообразные, тупые.
Чем облегчается – тепло, рвота, приём пищи, спазмолитики, сода.
![]() Если больной жалуется
на Cor, обследуем желудок и
наоборот.
Если больной жалуется
на Cor, обследуем желудок и
наоборот.
Диспепсические жалобы (синдром диспепсии) – расстройство пищеварения.
Тошнота – предшествует рвоте и сопровождается слюнно - и пототечением. Причины - гастрит, рак.
Рвота – непроизвольное выбрасывание содержимого желудка через рот, м.б. примесь крови и слизи. Не забывать, что это симптом: «острого живота», ОНМК, менингита, отравлений, ряда инфекционных заболеваний, внутри черепного давления (ВЧД). Болезни – ЯБ, рак, гастрит, стеноз привратника.
![]() Изжога
– ощущение жжения эпигастрия и за грудиной. Причина: заброс кислого содержимого
желудка в щелочную среду пищевода. Если изжога возникает на пике
физической нагрузке или эмоций и не купируется щелочами – надо сделать ЭКГ
(ИБС). Болезни: ЯБ, эзофагит, хронический гастрит с секрецией.
Изжога
– ощущение жжения эпигастрия и за грудиной. Причина: заброс кислого содержимого
желудка в щелочную среду пищевода. Если изжога возникает на пике
физической нагрузке или эмоций и не купируется щелочами – надо сделать ЭКГ
(ИБС). Болезни: ЯБ, эзофагит, хронический гастрит с секрецией.
Отрыжка – толчкообразное отхождение воздуха из желудка. М.б. воздухом (аэрофагия) у невротиков, в норме у быстро принимающих пищу, газированные напитки, жвачку; тухлым – при раке желудка, стенозе привратника, хроническом гастрите с повышенной секрецией; кислым – ЯБ, хр. гастрит; горечью – холецистит; прогорклым маслом – брожение в желудке органических кислот.
Нарушение аппетита. Анорексия – отсутствие аппетита (ХПН, СН, нервная анорексия).
Булимия – волчий аппетит (сахарный диабет, панкреатит, неврозы).
Гипертиреоз.
Уменьшение аппетита (ЯБ).
Увеличение (хронический гастрит с повышенной секрецией).
Извращение – едят несъедобные продукты (анемия).
Отвращение к пище (рак желудка).
Метеоризм – скопление газа в кишечнике, ведёт к урчанию, вздутию, распиранию живота. Причины:
1. продукты богатые клетчаткой (все овощи).
2. ферментопатия.
3. кишечный дизбактериоз.
Болезни – панкреатит, СРК.
Понос (диарея): частый жидкий стул при СРК, СПИДе, раке кишечника, панкреатите. М.б полифекация – 200 гр. стула за акт дефекации (СРК). Стеатория – в стуле много неперевареных жиров, он плохо смывается с унитаза (панкреатит).
![]() Необходимо уточнить частоту
и ритм дефекации, запах, цвет, примеси, кровь, слизь, консистенция. Если
похудание м.б. рак.
Необходимо уточнить частоту
и ритм дефекации, запах, цвет, примеси, кровь, слизь, консистенция. Если
похудание м.б. рак.
Запоры: задержка стула свыше 48 часов. В норме частота от 3 раз в сутки до 3 раз в неделю.
Стул в виде овечьего кала.
Причина: ЯБ, ожирение, рак кишечника, холецистит, диеты.
Кровотечение ЖКТ (синдром кровопотери).
![]()
![]()
![]() 1. через рот. Цвет м.б.
тёмно-вишнёвый, «кофейной гущи» - выделяется с рвотой. Если малое кровотечение
кровь вступает в реакцию с HCl, окисляется и имеет и имеет
коричневый цвет. Если большое кровотечение желудок наполнен
кровью рвота, кровь вишнёвая.
1. через рот. Цвет м.б.
тёмно-вишнёвый, «кофейной гущи» - выделяется с рвотой. Если малое кровотечение
кровь вступает в реакцию с HCl, окисляется и имеет и имеет
коричневый цвет. Если большое кровотечение желудок наполнен
кровью рвота, кровь вишнёвая.
2. из кишечника (мелена) – чёрный дёгтеобразный стул. Признаки: слабость, холодный пот, повышение А/Д, бледность, головокружение.
Болезни: ЯБ, рак желудка и кишечника, цирроз печени. Кровотечение м.б. скрытым (необходим анализ кала на скрытую кровь). В стуле м.б. алая кровь, следует за актом дефекации (геморрой, полипы, рак, трещина, проктит).
Осмотр живота
Полость рта. 1. Запах изо рта (ацетон) – СД; мочевина – ХПН; неприятный – кариес, гастрит.
- Зубы – санированные, протезированные.
- Язык – налёт, цвет, сухость.
Язык – зеркало желудка, цвет в норме розовый, чистый, влажный.
- Глотание – свободное, затрудненное.
Форма живота: в норме слегка выпячен или слегка втянут, зависит от консистенции, симметричен.
1. Увеличение живота:
- вздутие: метеоризм
- лягушачий: асцит
- увеличен: ожирение, беременность
- втянут, ладьеобразной формы: голодание, рвота, понос, перитонит.
2. Участие в акте дыхания.
3. Послеоперационные рубцы (указать где).
4. Голова медузы – варикозное расширение вен + асцит.
5. Смещение – беременность, похудание, приём ГКС «преднизолон».
Пальпация.
Проводят по методу Образцова.
1. больной лежит, руки вдоль тела.
2. Ноги чуть согнуты в коленях.
3. Врач справа от больного.
4. Руки тёплые, с коротко обрезанными краями.
5. Начинается с поверхностной пальпации: рука лежит плашмя, живот ощупывается кончиками пальцев. Обращают внимание на дефанс (напряжение передней брюшной стенки) и болезненность отдельных участков; уплотнение – больной привыкает к руке врача; глубокая пальпация – проводится одной рукой или бимануально.
Правила: рука врача перпендикулярно оси исследуемого органа, скользит, образуя кожистую складку и погружаясь в живот на выдохе, когда расслаблена брюшная стенка.
Цель: определить локализацию органа, болезненность, подвижность, консистенцию, урчание.
Последовательность:
1. сигмовидная кишка в норме толщина с большой палец, без урчания, б/б, в виде эластичного мягкого тяжа (цилиндра).
2. Слепая кишка в норме б/б, м.б. урчание.
3. Восходящий отдел толстого кишечника (colon ascendes).
4. Поперечноободочная.
5. Нисходящий отдел толстого кишечника.
6. Вокруг пупка – тонкий кишечник.
7. Желудок.
8. Печень.
9. Поджелудочная.
10. Селезёнка.
11. Почки.
Следить за выражением лица.
Перкуссия.
В норме над кишечником тимпанический звук, обусловлен жидкостью и газами. При асците в положении лёжа тупой звук в боковых отделах, стоя в нижних отделах. Симптом флюктуации при асците положительный. При метеоризме коробочный звук.
Аускультация.
В норме выслушивается перистальтика кишечника. При перитоните симптом «гробовой тишины» – паралич кишечной мускулатуры.
Стул – регулярный, оформленный, запоры, неустойчивый.
Дополнительные методы.
Лабораторные. 1. ОАК: анемия – кровотечение; увеличение лейкоцитов – воспалительный процесс; ускоренное СОЭ – рак, воспаление печени, холецистит.
2. Анализ кала на: копрологию, скрытую кровь, яйца глист, дизбактериоз, диз. группу.
3. анализ желудочного сока.
Инструментальные
--ФЭГДС с лечебной и диагностической целью;
--УЗИ органов брюшной полости;
-- РРС;
-- колоноскопия;
-- лапароскопия.
Рентгенологические – рентген желудка, ирригоскопия (Rg толстого кишечника).

Нозологии: гепатит – воспаление печени;
- хронический холецистит – воспаление ЖВП;
- цирроз печени – замещение печеночных долек соединительной тканью.
- дискензии ЖВП – функциональное нарушение моторики ЖП, ЖВП;
ЖКБ – образование камней в ЖП и ЖВП;
- панкреатит – воспаление Pancreas.
Жалобы.
Боли.
Локализация: правое подреберье – печень, ЖП; слева от пупка – панкреатит; гастродуоденальная зона – печень, ЖП, ЯБ, ХХ.
Характер: острые (колики) – ЖКБ, дискензии; тупые, ноющие – ХХ, дискензии; чувство тяжести – гепатит; опоясывающие - панкреатит.
Иррадиация: правое плечо, лопатка, за грудину (ЖКБ, ХХ).
Диспепсический синдром: снижение или повышение аппетита (панкреатит); горечь во рту, отрыжка горечью, прогорклым маслом, тошнота, рвота, запоры (ХХ); неустойчивый стул, метеоризм, вздутие кишечника (панкреатит, ХХ).
Похудание – рак, цирроз.
Лихорадка – признак воспаления в печени, в ЖП и раке.
Кожный зуд – накопление в крови желчных кислот (хр. холецистит, гепатит, цирроз, ЖКБ).
Астенический синдром – слабость, утомляемость, раздражение, плохое настроение, нарушение сна, головные боли.
Синдром желтухи (icterus) – желтушная окраска склер, слизистых, кожи. Будет если билирубин больше нормы (22.5 ммоль/л.). В N 8,5-9,2 ммоль/л.
Осмотр при естественном освещении.
Виды желтух:
- Паренхиматозная (гепатоцеллюлярная). Причина цирроз печени, вирусный гепатит, связан с массовой гибелью гепатоцитов. Будет: желтуха с невыраженным кожным зудом, моча «цвета пива», стул «цвет замазки», брадикардия, гепатомегалия, болезненность.
- Механическая (обтурарационая, холестатическая) – из-за нарушения оттока желчи по общему желчному протоку (холедох) – камень или опухоль. Выражен кожный зуд и расчёсы на теле.
- Гемолитическая – гемолиз эритроцитов из-за отравлений, гемотрансфузий, интоксикаций. Стул обычной окраски, зуда нет, спленомегалия, моча «цвет крепкий раствор марганцовки».
- Каротиновая (ложная) – склеры чистые. Возникает из-за переедания продуктов богатых бета - каротином.
Геморрагический синдром – появление синяков, петехий (нарушение синтеза протромбина в печени и витамина К).
Синдром портальной гипертензии – увеличение живота (асцит)+, спленомегалия (увеличение селезёнки) из-за сдавления S в бассейне V. Portae при циррозе и раке печени.
Осмотр.
1. Истощение – рак, панкреатит, цирроз.
2. Ожирение – ЖКБ.
3. Желтушность кожи и склер или субъектеричность (незначительная желтушность): следы расчёсов, геморагии, S звёздочки на груди, спине (гепатит, цирроз); печёночные ладони и стопы - покраснение (гепатит, цирроз).
4. Гинекомастия – увеличение молочных желёз у мужчин (алкоголь, гепатит).
5. Увеличения живота (асцит).
6. «голова медузы» - расширение вен передней брюшной стенки.

Перкуссия
Определение размеров печени.
По правой среднеключичной линии от ясного звука к
тупому в N VI ребро, по этой же линии с подвздошной облас-
ти до притупления в N это край рёберной дуги.
Размер печени в норме 9-11 см. увеличение печени – гепато-
мегалия. М.б. при гепатите, циррозе, раке, застойной
печени, ЖКБ.
Пальпация
При асците ожирении, метеоризме затруднена.
Печень: правая рука по правой среднеключичной линии во время выдоха углубляемся в живот, т.к. на вдохе печень опускается и можно прощупать её нижний край. В норме он не выступает из- под рёберной дуги. Он м.б. болезненный, б/б эластичный, острый, бугристый. Увеличена печень при гепатите, раке, застойной печени.
ЖП: в норме не прощупывается– угол пересечения прямой линии по краю рёберной дуги с линией по наружному краю прямой мышцы живота (см. рисунок). Образовавшийся угол есть точка проекции ЖП (т. Кэра).
Симптом Кэра – болезненность при пальпации в т. Кэра.
Симптом Ортнера – поколачивание ребром ладони по краям рёберных дуг (болезненность в правой стороне).
Симптом Мерфи – болезненная пальпация на вдохе в правом подреберье.
Симптом френикус – болезненная пальпация у внутреннего края правой ключицы у внутреннего края ГКСМ (раздражение диафрагмального нерва).
Эти симптомы при хр. холецистите.
Симптом Курвуазье – ЖП грушевидной формы при раке или ЖКБ.
Дополнительные методы.
- ОАК: повышение лейкоцитов – обострение хр. холецистита; п. СОЭ – гепатит, цирроз; анемия – кровотечения.
- БАК: печёночные пробы, билирубин, трансминаза, АЛТ, АСТ (п. при гепатите), холестерин, белок и белковые фракции, щелочная фосфатаза, маркеры вирусного гепатита Hbs Ag.
- ОАМ.
- дуоденальное зондирование – в норме в порции в не д.б. лейкоцитов больше 10 в п/зр.
- УЗИ брюшной полости с холевидом (печень, ЖП, селезёнка, почки, поджелудочная).
- сканирование печени.
- холецистография.
- лапароскопия.
- КТ
- лапароцентез (абдоминальная пункция) - при асците.
- пункционная биопсия печени.

Нозологии:
Гломерулонефрит (ГН) – иммунное воспаление клубочкового аппарата почек.
Пиелонефрит (ПН) – инфекционное воспаление чашечно-лоханочной системы (ЧЛС).
Цистит – воспаление мочевого пузыря.
Мочекаменная болезнь (МКБ, нефрометиаз) – образование камней.
ХПН – терминальная стадия (т.е. от неё погибают) всех заболеваний почек.
Нефроптоз – опущение почек.
Поликистоз – наследственное заболевание с замещением паренхимы почек кистами.
Гипернефрома – нефрома.
Гидронефроз – расширение ЧЛС, вследствие нарушения оттока мочи.
Жалобы.
Боли (почечная ткань болевых рецепторов не имеет, а боль возникает из-за расширения капсулы или лоханки).
Локализация: поясничная область – МКБ, ПН; надлобковая область – цистит.
Иррадиация: при МКБ по ходу мочеточников в низ живота и половые органы.
Характер: тупые, острые, приступообразные (колики).
![]() Дизурия
– рези, жжение при мочеиспускании, т.е. частое, болезненное мочеиспускание; цистит
– боли в конце м/и, уретрит – во время м/и, другие заболевания – МКБ, ПН.
Дизурия
– рези, жжение при мочеиспускании, т.е. частое, болезненное мочеиспускание; цистит
– боли в конце м/и, уретрит – во время м/и, другие заболевания – МКБ, ПН.
Артериальная гипертензия – беспокоят головные боли из-за подъёма А/Д (диастолическое 100) при ГН, ХПН, ПН.
![]()
![]() Отёки (отёчный синдром). Почечные отёки – бледные с
утра на лице, но м.б. анасарка (отёк всего тела). Отёки сопровождаются
олигурией ( 500 ml. в сутки). Причина: задержка Na и воды в организме, онкотического давления (повышение
белка в моче ведёт к уменьшению его в крови).
Отёки (отёчный синдром). Почечные отёки – бледные с
утра на лице, но м.б. анасарка (отёк всего тела). Отёки сопровождаются
олигурией ( 500 ml. в сутки). Причина: задержка Na и воды в организме, онкотического давления (повышение
белка в моче ведёт к уменьшению его в крови).
Методы определения отёков: - метод пальпации (явные)
- метод взвешивания и измерения суточного диуреза (скрытые).
Болезни – ГН, ПН, ХПН.
Кровь в моче (синдром гематурии) – видимая на глаз называется макрогематурия (моча цвета «мясных помоев»); микрогематурия – видимая под микроскопом. Болезни: ГН, МКБ, рак, травма, TBS.
Лихорадка (синдром гипертермии) – признак воспалительного процесса при цистите, ПН, раке, TBS.
Синдром ХПН – вследствии гибели нефронов идёт самоотравление организма. Симптомы: кожный зуд, слабость, полиурия, никтурия, тошнота, рвота, синяки, понос, отёки.
Осмотр.
При приступе МКБ – двигательное возбуждение.
- при ХПН кожа бледно желтушного цвета
- геморрагии на теле
- отёки (указать локализацию)
- запах мочевины изо рта при ХПН.
Пальпация
В норме почки лежат забрюшино и не пальпируются, если не увеличены в 1,5-2 раза или не опущены. Болезни – гипернефрома, гидронефроз, поликистоз, нефроптоз. При цистите болезненная пальпация над лобком.
Пальпировать можно лёжа и стоя, левая рука фиксирует поясницу, аускультация правая чуть ниже рёберных дуг по СКЛ и навстречу – на выдохе.
Если мочевой пузырь наполнен то пальпируется в виде гладкого, эластичного мешочка, после м/и тупой звук сменяется тимпаническим.
Перкуссия
Метод поколачивания в области почек – левая ладонь ложится плашмя на область проекции почек, аускультация правым кулаком начинаем наносить короткие удары по ней сначала слева, потом справа. Если будет боль, то пишем «симптом Пастернацкого + » (где? – справа, слева, с обеих сторон); если боли нет – то «симптом Пастернацкого - » с обеих сторон.
+ при ГН, ПН, МКБ.
Диурез – однократный акт мочеиспускания (указать – болезненный, б/б, без особенностей). В норме 4-7 рвс, ночью у женщин 1 раз; у мужчин ---------
Дополнительные методы.
ОАМ – мочевой синдром, если в моче есть патологические изменения.
![]() За сутки выделяется 2
литра мочи; меньше 500 ml./сут. – олигурия; больше 2 л. –
полиурия (СД, ХПН); меньше 50 ml./сут. – анурия (шок,
А/Д).
За сутки выделяется 2
литра мочи; меньше 500 ml./сут. – олигурия; больше 2 л. –
полиурия (СД, ХПН); меньше 50 ml./сут. – анурия (шок,
А/Д).
Болезни: отёки, ХПН, ОПН, СД, шок, никтурия (ночное недержание мочи при ХПН).
Цвет мочи. В норме соломенно-жёлтый (СЖ).
Цвет «мясных помоев» - макрогематурия (опухоли, МКБ, травма, ГН).
Цвет пива – гепатит.
Бледная (как вода) – СД, ХПН.
Пенистая – от белка и билирубина.
Цвет зависит от пищи и принимаемых лекарственных средств.
Запах мочи.
Аммиачный запах – при разложении.
Сладковатый, фруктовый – СД.
Прозрачность:
Мутная – м.б. от примесей солей, бактерий, слизи, жиров, белка, крови.
РН мочи - в норме 4,5-8,0 т.е. слабокислая или нейтральная.
Ощелачивание – мочевой инфаркт, растительная диета; окисление – диета богатая мясом, СД, лихорадка.
Удельный вес – для его определения надо 50 ml. мочи. В норме размах за сутки 1005-1030, утром у/в не меньше 1018. определяется пробой по Зимницкому.
Гипостенурия – низкий удельный вес в утреней порции, изостенурия – низкий у/в. в течение суток.
Повышенный у/в – СД, низкий – ХПН.
Белок (протеинурия) – в норме нет, но м.б. без патологии у спортсменов, при лихорадке и после тяжелой физической нагрузки – признак поражения почек.
Сахар (глюкозурия) – в норме нет, появляется при СД.
Ацетон и кетоновые тела – при тяжелом течении СД и коме.
Микроскопия осадка – после центрифугирования:
- эпителиальные клетки: в норме до 10в п/зр., больше (плохо подмылся, уретрит, вагинит, цистит)
- лейкоциты: в норме до 10 в п/зр. (уретрит, цистит, простатит, ПН, лихорадка, МКБ). Если L покрывают всё поле зрения – это пиурия (гной в моче).
- эритроциты: в норме до 0-0,5 в п/зр. Меньше – микрогематурия (TBS, травмы, МКБ); если выщелоченные (без Hb) – из почек.
- цилиндры – в норме нет, их появление (цилиндурия) – признак поражения клубочков и канальцев почек. Признак ГН и лихорадки.
- соли (кристаллы) – ураты в кислой среде, фосфаты, оксалаты, карбонаты – в щелочной. Признак МКБ (необходимо послать на УЗИ).
- бактерии – в норме моча стерильна. Если в 1ml. мочи будет микробных тел больше 105 бактериурия. Надо сделать бак. посев мочи. Признак воспаления.
Функциональные пробы
По Нечипоренко (5-10ml): L в номе до 4000; Er – до 2000; цилиндры – до 70 в любое время суток.
По Амбурже (3-х часовая) – в 500 в туалет, в 800 в банку. L до 2500; Er до 1500.
По Зимницкому (определяет вес и удельное количество мочи за сутки). В норме днём 2/3, ночью 1/3 мочи.
Проба Реберга – в 600 часов в унитаз, выпить 2 стакана воды, через 2 часа сдать мочу и кровь из вены в лабораторию для определения клубочковой фильтрации. В норме 80-120 ml/мин. если больше – ХПН.
Другие исследования: бак. посев мочи, Rg почек (обзорная и экскреторная урография), изотопное исследование почек (сканирование), УЗИ почек, КТ, пункциональная биопсия, БАК – биохимия (креатинин, мочевина, мочевая кислота, эритроциты), почечная ангиография.
![]() Нозологии:
Нозологии:
Анемия – малокровие, понижение гемоглобина и количества эритроцитов.
Лейкозы – опухолевые заболевания костного мозга.
Гемморрагические диатезы – заболевания связанные с повышенной кровоточивостью.
![]() Жалобы:
Жалобы:
![]() -
слабость А
язвенно-некротическая ангина Л
-
слабость А
язвенно-некротическая ангина Л
- одышка Н увеличенные л/у (плотные, б/б) Е
- сердцебиение Е боли в животе (гепато и спленомегалия) Й
- мушки перед глазами М боли в костях и суставов К
- извращение вкуса, запаха И лихорадка О
- головокружение Я кровоточивость З
- выпадение волос слабость Ы
Осмотр, пальпация, перкуссия, аускультация.
- бледность кожных покровов из-за анемии;
- геморрагическая сыпь и синяки на теле;
Геморрагический синдром – повышенная кровоточивость и скопление крови в коже (пурпура).
ПУРПУРА
| ПЕТЕХИИ | ЭКХИМОЗЫ (гематома, синяк) |
| Точечные кровоизлияния в коже (дерме), обусловленые пропотеванием эритроцитов через стенки капилляров. Причина - тромбоцитопения | Большое скопление крови в п/к ткани |
Кровотечения в полость сустава и внутренние органы м.б. при гемофилии (дефицит XIII и IX фактора свёртывания крови).
- язвенно-некротическая ангина (лейкозы);
- видимое увеличение на глаз л/у (лейкозы);
Синдром лимфоаденопатии:
В норме л/у – шейные до 1 см в диаметре; подчелюстные – 1,5-2см; паховые – у мужчин 4см, у женщин 2 см. В норме они эластичные, мягкой консистенции, б/б, бобовидные или округлые.
Причины увеличения:
- Аденопатия – иммунный ответ на аллерген (увеличение л/у в 15 раз).
- Лимфаденит – реакция на инфекционный процесс. Л/у болезненные + лихорадка + местная гиперемия кожи + ассиметрия.
- При опухолях (метастазы): л/у б/б, плотные, медленно увеличивающиеся, неспаянные, если образуют конгломерат – надо сделать биопсию.
- увеличение селезёнки (спленомегалия) –
в норме 12-7 см. и не пальпируется; площадь по УЗИ – 60 см.2 при лейкозах – 240 см.2 Функции селезёнки – орган иммунной системы (созревают Т и В лимфоциты); регулирует портальный кровоток.
Причины увеличения – инфекции и заболевания иммунной системы (малярия, СПИД, сепсис, вирусный гепатит, ревматоидный артрит), гемолитическая анемия; изменение кровотока при циррозе печени, злокачественные новообразования.
- пальпаторно уточняются размеры печени, селезёнки, л/у;
- перкуторно определяются размеры печени, селезёнки и болезненность грудины при лейкозе;
- при аускультации систолический шум на верхушке из-за анемии;
- низкое А/Д.
Дополнительные методы
ОАК (гемограмма): Er = 3,7 - 5,5· 1012; Hb = у мужчин 130-160 гр/л. (138-172); у женщин 120-140 г/л. (138-151).
Цветовой показатель: в норме = 0,85-1,05. повышен при В12 дефицитной анемии, понижен при железодефицитной анемии (гипохромная).
![]() Анизоцитоз
– разные размеры эритроцитов. Анемия
Анизоцитоз
– разные размеры эритроцитов. Анемия
Пойкилоцитоз – разные формы эритроцитов.
Лейкоцитарная формула.
Н Е Й Т Р О Ф И Л Ы ЛИМФОЦИТЫ
| L | Б | Э | м | юные | п/я | с/я | Л | М |
|
4-9·109 . |
0,5-1% | До 6% | --------- | -------- | До 6% | 47-72% | 19-40 | 3-11 |
Появление молодых и юных (сдвиг формулы влево) – лейкозы, тяжёлые инфекции.
Функции лейкоцитов – защитная, противовоспалительная.
Повышение лейкоцитов (лейкоцитоз) м.б. физиологический – у спортсменов, после еды, после физической нагрузки, у беременных; патологическим – инфекционный, воспалительный или гнойный процесс, интоксикация.
Гиперлейкоцитоз: 20-100·109 - лейкоз.
Уменьшение лейкоцитов – лейкопения: вирусные инфекции, приём антибиотиков, анальгетиков, сульфаниламидов.
Бластные клетки – в норме нет – признак лейкоза.
Тромбоциты – в норме 180-320· 109 (190-405· 109). Уменьшение – тромбоцитопения (лейкоз, гемморой, диатез), будет гемморрагический синдром.
СОЭ – в норме 0-25 мм/ч. Повышение – инфекционный воспалительный процесс, опухоли.
ВСК – в норме до 10 мин. по Ли-Уайту; до 4 мин. по Дуке.
Другие методы.
1. Определение групп крови и Rh;
2. Протромбин крови (в норме 80-100%);
3. Стернальная пункция или трепанобиопсия крыла подвздошной кости для миелограмы – анализа ККМ;
4. Сывороточное железо (9-31 ммоль/л.)
5. Биопсия лимфатических узлов;
6. Rg и ФГДС, эндоскопия ЖКТ;
7. УЗИ органов брюшной полости.
![]() Нозологии:
Нозологии:
СД – синдром гипергликемии и глюкозурии связанный с недостаточностью инсулина.
Гипертиреоз – гиперфункция щитовидной железы.
Гипотиреоз – гипофункция щ/ж (микседема).
Обследование при СД.
![]() Жалобы:
Жалобы:
- жажда, голод
- полиурия, ниптурия СИНДРОМ
- булимия (волчий аппетит) ГИПЕРГЛИКЕМИИ
- иолифагия (обжорство)
- кожный зуд, гнойники
- сухость во рту
Объективно: ожирение или похудание, сухая кожа, расчёсы, мацерация в естественных складках, гнойнички.
Осложнения: гипогликемическая кома, нарушение зрения, диабетическая нефропатия (частые пиелонефриты).
Дополнительные методы:
1. кровь на сахар натощак (3,6-5,5 ммоль/л.)
2. моча на сахар (суточный анализ) + ОАМ на ацетон и кетоновые тела (м.б. белок в моче), экспрессдиагностика (полоски глюкотеста), глюкометры.
3. гликемический профиль – с целью подбора больным СД доз инсулина и контроля за диетой. 800 – натощак, 1100 и 1500 – через 2 часа после еды.
4. тест на толерантность к глюкозе (сахарная кривая НТГ). Проводят больным с факторами риска на СД (у больных с СД не проводят). Натощак – кровь на сахар, затем выпивает 75 гр. глюкозы растворенной в чае. Через 2 часа – кровь на сахар. Если сахар до 7,8 ммоль/л. – норма; от 7,8-11,1 – нарушение толерантности глюкозе (НТГ); больше 11,1 – СД.
5. консультация окулиста – для выявления изменений на глазном дне.
6. консультация невропатолога – поражение нервов при СД.
![]()
Жалобы при гипертиреозе: похудание, субфебрилитет, тахикардия, плаксивость, плохо переносит жару, гипергидроз (потливость), тремор.
Объективно: влажная, бархатистая, тёплая кожа; глазные симптомы – экзофтальм, редкое мигание, блеск глаз, пристальный взгляд. Тахикардия + МА, тремор рук.
Увеличение щитовидной железы при пальпации V степеней:
• 0 степень — железа не видна и не пальпируется.
• I степень — железа не видна, но перешеек прощупывается и виден при глотании.
• II степень — во время глотания видна и хорошо прощупывается щитовидная железа, но
форма шеи не изменена.
• Ш степень — железа заметна на глаз при осмотре, изменяет контур шеи, придавая ей вид
“толстой шеи”.
• IV степень — явно выраженный зоб, нарушающий конфигурацию шеи.
• V степень — зоб огромных размеров, сопровождающийся сдавлением трахеи, пищевода с
нарушением дыхания и глотания.
Дополнительные методы.
Гормоны: Т3, Т4 – увеличены, ТТГ (тиреотропный гормон) – снижен.
УЗИ железы, изотопное исследование с радиоактивным йодом, ЭКГ.
Гипотиреоз.
Жалобы при гипотиреозе: сонливость, плохо переносит холод, ожирение, снижение интеллекта и памяти, гипотермия, брадикардия, запоры, невнятная речь.
Объективно: сухая, шелушащаяся кожа, холодная на ощупь, отёчность лица, выпадение бровей и ресниц, брадикардия.
Дополнительные методы.
Гормоны: Т3, Т4 снижены, ТТГ – повышен, повышение уровня холестерина.